Трансплантация органов в Украине | The Page
Кабмин во время очередного заседания принял решение о налаживании системы трансплантации органов от неродственных доноров и доноров-трупов.
Об этом в своем Telegram-канале сообщил нардеп Алексей Гончаренко.
Следовательно, согласно постановлению, станет возможной перевозка анатомических материалов человека по Украине и вывоз за границу.
Присоединяйтесь к нам в Telegram!Кроме того, постановлением будет урегулировано обеспечение стандартов качества и безопасности во время перевозки, а также обеспечение сопровождения специалистом государственного учреждения в области трансплантации во время транспортировки.
До сих пор в Украине не было отлаженной системы трансплантации органов от донора-трупа и неродственного донора.
Такое решение, по словам министра здравоохранения Максима Степанова, позволит делать больше операций по трансплантации органов в Украине.
Цены на операции по пересадке органовВ июле Кабмин утвердил цены на операции по пересадке органов:
- трансплантация почки от живого донора будет стоить 323,7 тыс.
 грн, а от уже мертвого человека — 397,8 тыс. грн;
грн, а от уже мертвого человека — 397,8 тыс. грн; - трансплантация почки от донора с несовместимой группой крови — 721,2 тыс. грн;
- трансплантация «сердце-легкие» — 609,3 тыс. грн;
- пересадка печени или ее части — 855,03 тыс. грн, от донора-трупа — 929,1 грн;
- удаление почки для донора будет стоить 33,5 тыс. грн;
- донорская резекция печени будет стоить 116,1 тыс. грн;
- аллогенная трансплантация гемопоэтических стволовых клеток с донорским этапом — 1,3 млн грн;
- аутологическая трансплантация гемопоэтических стволовых клеток с донорским этапом — 757,7 тыс. грн.
Ошибка в тексте? Выделите её мышкой и нажмите: Ctrl + Enter
Трансплантация органов в Беларуси — тайна за семью печатями?
Вспоминается информация о международной преступной группе, действовавшей в Беларуси в период с 2008 по 2010 годы, которая вербовала людей для продажи органов.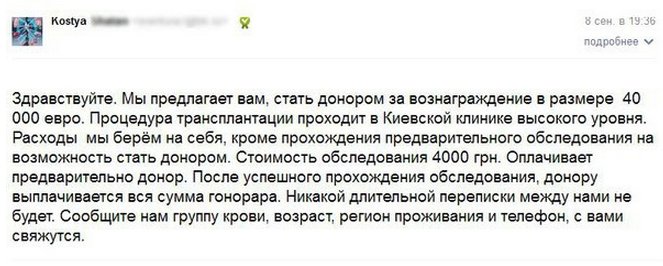 Незаконные операции по изъятии почек у белорусов проводились в Эквадоре и Косово.
Незаконные операции по изъятии почек у белорусов проводились в Эквадоре и Косово.
Недавняя прямая линия министра здравоохранения показала, что вопросы трансплантации волнуют население: сколько людей ожидают операции, могут ли в Беларуси работать так называемые черные трансплантологи, отдадут ли почку вне очереди иностранцу…
Чтобы сделать более понятным и прозрачным для широкой аудитории процесс пересадки и «распределения» органов, корреспондент TUT.BY пообщался с главным внештатным трансплантологом Минздрава, руководителем Республиканского научно-практического центра трансплантации органов и тканейОлегом Руммо.
Для начала Олег Олегович похвастался достижениями: уже второй год Беларусь занимает первое место среди стран СНГ по количеству органных трансплантаций. Трансплантационная активность в стране за прошлый год составила 25,5 операций на один миллион населения. Это более чем в два с половиной раза выше, чем, к примеру, в России, и в целых 12 — чем в Украине. Хотя, если взять США (страна с наивысшим показателем трансплантационной активности), то там на один миллион населения делают 90 операций по пересадке органов в год.
Не значит ли это, что в нашей стране необходимость в трансплантации органов больше, чем у россиян, хотя и меньше, чем у американцев? Может, у нас чаще встречаются заболевания определенных органов?
«Потребность в таком виде операций во всем мире одинаково высока, — поясняет главный внештатный трансплантолог Минздрава. — И здоровье людей не стало хуже, оно улучшилось. Люди живут дольше, чем жили раньше, как бы мы ни кивали на экологию и остальное. В 18–19 веках люди жили не более 50 лет, сейчас средняя продолжительность жизни в Беларуси — более 70 лет. Мы должны четко понимать, что те люди, которые раньше должны были умереть и однозначно погибали, в настоящий момент благодаря суперсовременным мировым медицинским технологиям, в том числе трансплантационным, остаются жить и живут полноценной жизнью достаточно длительный период времени. К сожалению, ни одна страна мира не способна удовлетворить полностью своих потребностей в количестве операций по трансплантации органов.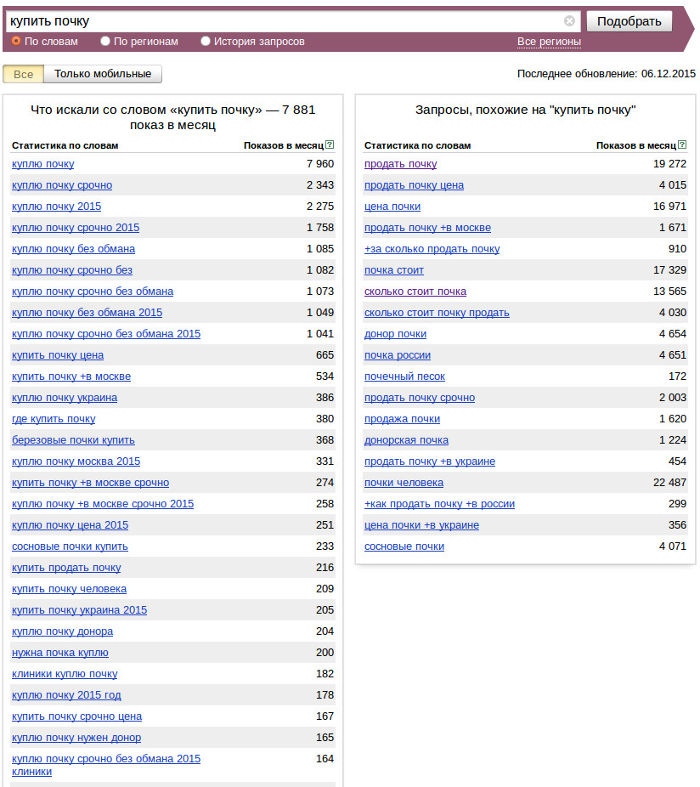
И связано это с высокой стоимостью лечения и недостатком донорских органов.
«Поэтому во всех странах мира есть листы ожидания, и абсолютно везде пациенты из листа ожидания погибают, не дождавшись органа для трансплантации», — констатирует специалист.
Что касается плачевных исходов в данной отрасли, есть понятие госпитальная летальность (это пациенты, которые, к сожалению, умирают в стационаре). «Госпитальная летальность при трансплантации печени в Германии в зависимости от центра колеблется от 5,5% до 14,5%, — рассказывает Олег Олегович. — В Беларуси она составляет 4%. Причина, почему результаты у нас лучше, чем по Германии, в том, что операции по трансплантации печени сконцентрированы здесь в одном месте — в нашем центре. Хороших результатов добились мы и потому, что, когда только открывались (15 марта 2010 года. — TUT.BY), использовали самые передовые медицинские технологии, лучшее медицинское оборудование.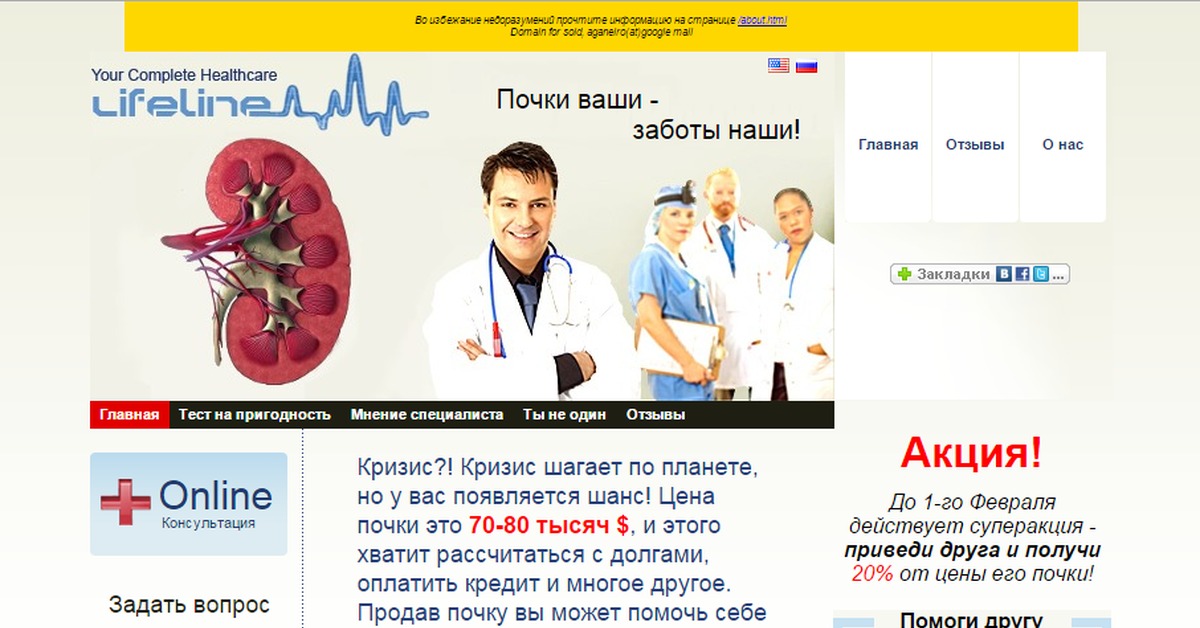
Очередь и очередность
Понятно, людей, у которых есть потребность в операции по трансплантации органа, очень волнует вопрос, как двигается очередь, не «влезет» ли кто-нибудь раньше положенного. Тем более, лист ожидания длинный. Сегодня в Беларуси трансплантации почки ждут 500 человек, печени — 75, поджелудочной железы — 20, и 35 человек ожидают пересадки сердца. Очередь по каждому органу движется по-разному. Но в любом случае время постановки пациентов в лист ожидания рассматривается не на первых порах. Для почки определяющим фактором при выборе, кому из существующего списка ее пересадят, является совпадение по определенным показателям.
Печень трансплантируется по двум критериям — по совпадению и по тяжести состояния пациента. «Вот, можно сказать, только что мы пересадили женщине печень. Мы узнали о ней два дня назад. Она прибыла в наш центр и через сутки мы поняли, что женщина умирает, и поэтому еще через сутки выполнили трансплантацию, потому что три дня она бы уже не пережила». Вот так иногда происходит и с сердцем, пересаживают его самым тяжелым пациентам, которые могут прожить минимальное количество времени. В случае же с почкой экстренных пересадок практически не бывает.
Учитывается ли при определении, кому проводить пересадку, возраст? «Если говорить в глобальном смысле, то учитывается все. При одинаковых условиях — детям приоритет. Совершенно понятно, что если человеку 17 лет, а другому 70, при всем уважении к тому, что человек в пожилом возрасте имеет такое же право на жизнь, предпочтение отдается молодому».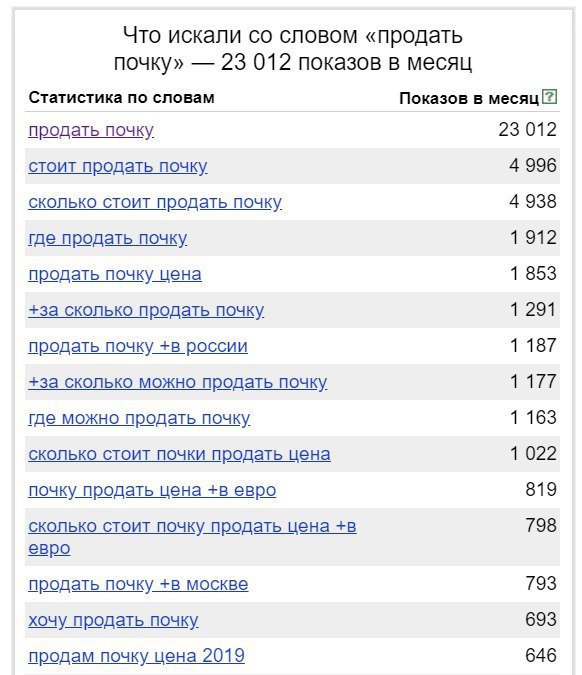 Принимается во внимание и отношение пациента к своему здоровью. «В Беларуси 1,5 тысячи людей ежегодно заболевают циррозом, из этого количества много тех, кто безалаберно относятся к своему здоровью — злоупотребляет алкоголем. Естественно, эти люди не могут быть потенциальными реципиентами. Ни один алкоголик не получит у нас орган — отправляем к наркологу, — говорит Олег Руммо. — Трансплантация бывшим алкоголикам выполняется не раньше чем через год после того, как у нас имеются достоверные сведения, что человек уже не пьет. Есть возможность проверять это: медицинские тесты позволяют узнать, принимал человек спиртное в течение двух недель-месяца до посещения центра».
Принимается во внимание и отношение пациента к своему здоровью. «В Беларуси 1,5 тысячи людей ежегодно заболевают циррозом, из этого количества много тех, кто безалаберно относятся к своему здоровью — злоупотребляет алкоголем. Естественно, эти люди не могут быть потенциальными реципиентами. Ни один алкоголик не получит у нас орган — отправляем к наркологу, — говорит Олег Руммо. — Трансплантация бывшим алкоголикам выполняется не раньше чем через год после того, как у нас имеются достоверные сведения, что человек уже не пьет. Есть возможность проверять это: медицинские тесты позволяют узнать, принимал человек спиртное в течение двух недель-месяца до посещения центра».
Учитывается также, сколько детишек у пациента. «Но, к счастью, социальные факторы включаются не на первой и не на второй стадии рассмотрения вопроса о пересадке». В любом случае перед каждой трансплантацией собирается консилиум врачей и медицинские специалисты все вместе принимают решение о том, кому из пациентов выполнять операцию.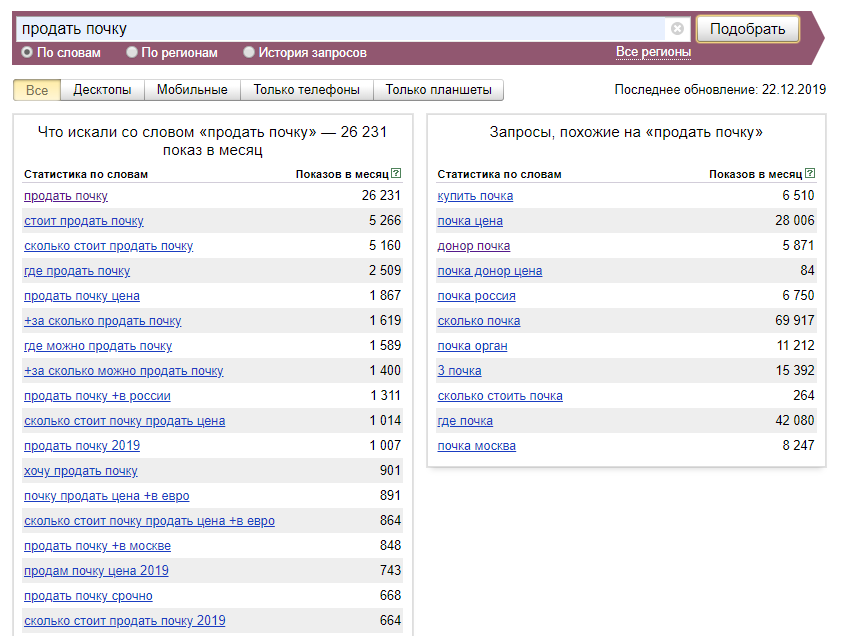
Длительность нахождения в листе ожидания тоже учитывается, но далеко не в первую очередь. Право же, «очередь не за колбасой».
«Бывает и такое, что орган никому не подходит, тогда он пропадает. Потому что выполнять операцию по пересадке такого — делать хуже, обрекать человека на смерть».
Как «распределяются» органы
Изъятые органы живут очень мало. Больше всего «держится» почка — около 24 часов, потом печень — 12 часов, сердце — до 8 часов. Чем меньше срок, тем лучше, но если попытаться пересадить сердце через 10 часов — будет слишком поздно. «В этой связи становится понятным, что вывезти полученные здесь органы за границу практически невозможно, их нужно использовать у нас, ведь счет идет на часы», — говорит Руммо.
Когда поступает сердце и становится известно, что орган можно использовать, специалистами подбирается реципиент. Бригада вылетает в регион, где орган находится, экстренно сообщается человеку, когда тот должен прибыть на операцию. «Это работа в режиме онлайн. А еще до этого мы предупреждаем, чтобы люди, ожидающие операции, находились с нами на связи, ни при каких обстоятельствах не выключали свои телефоны, потому что позвонить могут в любое время суток».
А еще до этого мы предупреждаем, чтобы люди, ожидающие операции, находились с нами на связи, ни при каких обстоятельствах не выключали свои телефоны, потому что позвонить могут в любое время суток».
Экспорт услуг по трансплантации органов — добро или зло для белорусов?
В прессе появлялись предположения, что Беларусь зарабатывает деньги на трансплантации в ущерб белорусским гражданам, которые, находясь в листе ожидания, могут не дождаться органа.
«Процент операций по трансплантации органов иностранным гражданам минимален. Он не превышает 10% от общего числа выполняемых операций, — успокаивает общественность Олег Руммо. — Причем определенная часть услуг иностранцам — это операции по трансплантации родственной почки от живого родственника. Данная помощь оказывается нами в строгом соответствии с нормами международного права». Для включения иностранного пациента в лист ожидания необходимо получить специальное разрешение в Министерстве здравоохранения. При этом иностранные граждане включаются в лист ожидания вместе с белорусами. Хотя, утверждает специалист, орган, полученный в Беларуси, иностранному гражданину пересаживают только в том случае, если он не подходит ни одному белорусу из списка ожидания: либо выбросить, либо трансплантировать иностранцу. Лимит для иностранных граждан — не более 10% от общего количества всех проводимых операций. «Хотя во многих высокоразвитых странах подобного лимита нет вообще».
Хотя, утверждает специалист, орган, полученный в Беларуси, иностранному гражданину пересаживают только в том случае, если он не подходит ни одному белорусу из списка ожидания: либо выбросить, либо трансплантировать иностранцу. Лимит для иностранных граждан — не более 10% от общего количества всех проводимых операций. «Хотя во многих высокоразвитых странах подобного лимита нет вообще».
Кстати, за 2011 год иностранным гражданам было выполнено 23 операции (для сравнения белорусам — 218 операций): 3 — с использованием органа от родственного донора и 20 — с использованием трупного. За текущий год иностранцам выполнено 7 операций (белорусам 66): 3 от живого родственного донора, и 4 с использованием трупного.
В той ситуации, когда речь идет о пересадке трупного органа, иностранцы точно так ожидают (год-полтора, есть те, кто ждет операции больше двух лет), только находясь у себя в стране.
Лишь некоторые, у кого здесь есть близкие родственники, живут, ожидая операции, в Беларуси. Когда находится подходящий орган, они успевают приехать/прилететь в нашу страну. Это по большей части касается пересадки почки. Что до пересадки сердца и печени — этих операций вообще единицы.
Когда находится подходящий орган, они успевают приехать/прилететь в нашу страну. Это по большей части касается пересадки почки. Что до пересадки сердца и печени — этих операций вообще единицы.
«Сердечники» устраиваются в Беларуси и ждут неизвестно сколько, а «печеночники» — в зависимости от страны проживания. Украинцы и россияне устраиваются у себя в стране ближе к границе и оттуда за четыре-пять часов успевают приехать. Что касается граждан далеких стран, «мы берем самых тяжелых, чтобы знать, что они дождутся операции в течение трех-четырех месяцев, и они здесь селятся».
«Программа трансплантации печени, почек и сердца создавалась для обеспечения, прежде всего, потребностей граждан РБ, — заверяет Олег Руммо. — А вот небольшое количество операций для иностранных граждан выполняется в качестве международного сотрудничества в плане помощи людям. Тем самым повышается авторитет нашей страны на международной арене, зарабатываются деньги, которые идут потом на лечение белорусов. Все цивилизованные страны идут по этому пути».
Все цивилизованные страны идут по этому пути».
Причем себестоимость операции по трансплантации органа примерно в три раза ниже, чем цена, которую уплачивает иностранец. «Иными словами, выполнив одну операцию иностранному гражданину, мы спокойно можем взять на лечение трех граждан РБ».
Становится ясным, что трансплантации иностранцам выполняются для того, чтобы увеличить количество операций белорусским гражданам. «Все до копейки деньги, полученные за операции иностранным гражданам, за вычетом налогов, идут на развитие трансплантологии Беларуси. Государство на этом не зарабатывает ни копейки», — утверждает Олег Олегович. Белорусы за услуги ничего не платят, хотя только послеоперационное содержание одного пациента обходится примерно в пять-семь тысяч долларов.
Кстати, для проведения операции по трансплантации органов в Беларусь приезжают в основном из Украины и России, но едут и из Японии, Саудовской Аравии, Израиля, Литвы, Латвии, Дании, Италии… Цена вопроса такова. Трансплантация почки от живого родственного донора — 24 тысячи долларов, если операция выполняется от трупного донора — с обследованием она составит 35 тысяч долларов, трансплантация печени от живого родственного донора и от трупного родственного донора стоит одинаково — 55 тысяч долларов. В расценках у нас ориентируются на прямого конкурента — Турцию.
В расценках у нас ориентируются на прямого конкурента — Турцию.
Цена органа
«А вот сам орган не стоит ни копейки ни в одной цивилизованной стране мира, — говорит Олег Олегович. — Стоит услуга по выполнению операции по пересадке: руки сотрудников, свет, лекарственные средства, которые используются, амортизация оборудования. А орган бесплатный, он дарится. Потому что как только орган чего-то стоит — это поле деятельности для криминала».
Руководитель центра трансплантации органов и тканей признался, что регулярно получает на электронную почту сообщения от людей, которые хотят продать свою почку. Просят совета, кому предложить «товар». «Я уверен, что на 50 процентов — это провокации. Среди оставшихся — те, кто хочет на этом заработать, другие оказались в сложной ситуации. Через ваш портал призываю людей не заниматься такими вещами: все что касается продажи органов — криминал. И приличный врач-трансплантолог никогда не будет связываться с такими людьми, с ними на контакт будут идти преступники. Пускай, когда обманут, и они потеряют здоровье, обижаются сами на себя».
Пускай, когда обманут, и они потеряют здоровье, обижаются сами на себя».
Откуда берут трупные органы
«Это обычный, очень открытый процесс. В Беларуси он происходит так же, как в Германии, Великобритании, Испании, США — где хотите, — говорит Олег Руммо. — В каждом лечебном заведении врач, кроме всей прочей работы, должен выявлять людей, которые могут стать донорами органов». «Когда доктор видит, что человек умер и имеет качественные органы, — сообщает об этом в координационный центр при Центре трансплантации органов и тканей. После соблюдения всех необходимых юридических процедур, в известность о которых ставится Генеральная прокуратура, орган изымается. Это очень открытый процесс», — уверяет главный трансплантолог страны. Он прост с технической точки зрения.
В случае возможности изъятия органа, наличия согласия со стороны родственников, самого человека, либо когда они вообще ничего не сказали (потому что наше законодательство, как в Австрии, Швеции, Бельгии, Нидерландах, Венгрии и многих других странах, предполагает презумпцию согласия), в том месте, где человек умер, выполняется операция по забору органов. Одновременно происходит их типирование. И на основании медицинских показаний (а они для каждого органа разные) определяются люди, которые будут реципиентами этих донорских органов.
Одновременно происходит их типирование. И на основании медицинских показаний (а они для каждого органа разные) определяются люди, которые будут реципиентами этих донорских органов.
Кстати, говорит Руммо: «Вы сегодня имеете право написать заявление, отправить его в наш центр, и никогда в жизни ни один трансплантолог к вам для изъятия органа не подойдет. Кроме того, близкие родственники умирающего человека имеют полное право выразить свое несогласие на забор органов в устной или письменной форме. В той ситуации, если этих родственников нет или они находятся вне возможности общения с врачом, считается, что человек согласен. А в Бельгии и разрешения не спросят, — рассказывает специалист. — Если врач считает, что нужно брать — орган изымается: «Не для себя же он берет, а для тех людей, для которых этот орган необходим».
Движение самаритян
Не нужно бояться, что у вас когда-нибудь заберут орган. Когда случится, вам это будет уже безразлично. В США сегодня есть люди, которые при жизни добровольно, чтобы помочь кому-нибудь совершенно незнакомому, соглашаются на безвозмездной основе отдать свою почку или часть печени.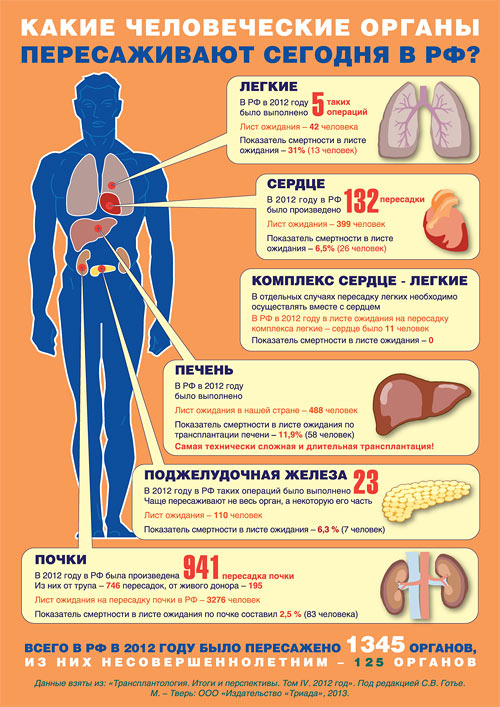 Движение добровольных доноров там довольно-таки развито.
Движение добровольных доноров там довольно-таки развито.
В Беларуси же сегодня при жизни человек не может отдать свой орган — не предусмотрено законодательством. «Вот когда желающих сделать такое доброе дело станет в нашей стране много, тогда я буду первый выступать за изменение закона. И мы здесь также создадим движение самаритян», — с воодушевлением заглянул в будущее руководитель Центра трансплантации органов и тканей.
Источник: tut.by
Минздрав Украины оплатил трансплантации на 2020 г.
Министерство здравоохранения Украины оплатило трансплантации, которые пройдут в 2020 году, сообщается на сайте ведомства.
Согласно сообщению, оплата перечислена 10 участникам пилотного проекта по трансплантации, которые подали соответствующие заявки и утверждены постановлением Кабмина от 18 декабря 2019 года.
Минздрав осуществил оплату за средства государственного бюджета 2019 года. После использования этих средств будет проведен дополнительный перевод средств из бюджета 2020 года.
Как сообщалось, Кабинет министров Украины продлил на 2020 год пилотный проект по трансплантации.
В перечень участников пилота внесли все медучреждения, у которых есть лицензия на предоставление таких медуслуг.
Помимо этого, правительство утвердило тарифы на услуги по трансплантации органов и других анатомических материалов: аллотрансплантация почки (от живого донора или донора-трупа) 323,798 тыс. грн, АВО-несовместимая аллотрансплантация почки 721,23 тыс. грн, трансплантация сердца/комплекса «сердце-легкие» или после перенесенной трансплантации сердца/комплекса «сердце-легкие» 535,28 тыс. грн, пересадка печени/части печени — реципиент 855,039 тыс. грн, донорская нефрэктомия из открытого доступа 33,561 тыс. грн, донорская резекция печени 116,13 тыс. грн, донорский этап — изъятие органов у донора-трупа 74,086 тыс. грн, тканевое типирование донора (определение HLA-антигенов методом ПЦР) 18,63 тыс. грн, аллогенная трансплантация гемопоэтических стволовых клеток с донорским этапом 1,36 млн грн и аутологическаятрансплантация гемопоэтических стволовых клеток с донорским этапом 1,308 млн грн.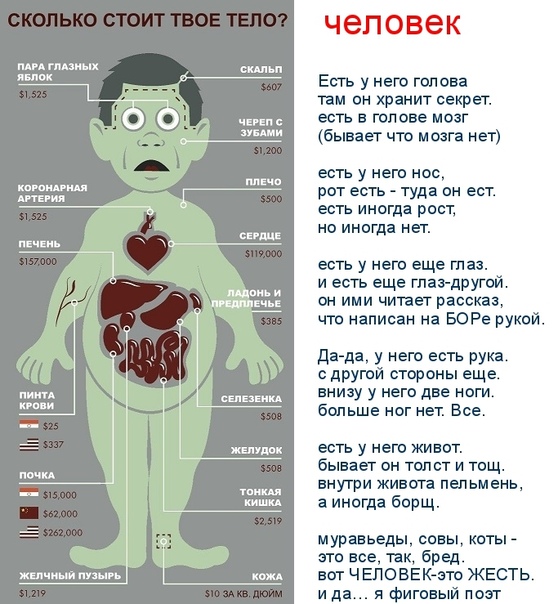
Кроме того, Кабмин разрешил использовать средства на оплату трансплантанта гемопоэтических стволовых клеток из-за рубежа, а также осуществлять предоплату услуг по трансплантации и использовать остаток средств 2019 года в 2020 году.
Трансплантация: часто задаваемые вопросы | Боткинская больница
На часто задаваемые вопросы отвечает заведующая Московским координационным центром органного донорства (МКЦОД) на базе Боткинской больницы Марина Геннадьевна Минина.
Марина Геннадьевна – врач-хирург, доктор медицинских наук. Летом 2018 года ей вручена высшая награда российского трансплатологического общества – медаль имени академика В.И. Шумакова.
В 2018 году в Боткинской больнице внедрено новое,очень важное направление лечения– трансплантация органов и тканей. С января офтальмологи начали проводить пересадку роговицы, гематологи – трансплантацию костного мозга, в июне проведена первая пересадка почки, в июле – печени.
Да, исключительно бесплатно. Платной трансплантологии в России нет, она запрещена законом. Операция по трансплантации может выполняться только в государственных учреждениях на основании выделяемых государством квот. Квота – это деньги бюджета. Частные клиники по закону не могут получить лицензию на трансплантацию.
Кому выполняют пересадку органов в ГБУЗ ГКБ им. С.П. Боткина ДЗМ?
Пересадка выполняется только москвичам. Они могут обращаться в КДЦ Боткинской больницы с соответствующими медицинскими документами. Это может быть выписка, например, из нефрологического центра города Москвы или выписка из медицинской карты из поликлиники по месту прикрепления. С медицинскими документами, паспортом и полисом можно записаться на консультацию по поводу возможной трансплантации. Человека внесут в базу нуждающихся в пересадке соответствующего органа. Окончательное решение о необходимости трансплантации принимается тем учреждением, где будет проводиться эта операция. Решение принимает консилиум в составе нескольких врачей разной специальности.
Решение принимает консилиум в составе нескольких врачей разной специальности.
Как попасть в лист ожидания на трансплантацию?
Лист ожидания – общемосковский. У каждого региона этот лист свой. В листе ожидания находятся те люди, в отношении которых уже принято четкое решение о необходимости трансплантации. Такой человек имеет определенные обязательства. Например, каждый месяц он обязан приходить в отделение нефрологии и сдавать кровь для более точного подбора донорского органа.
Сколько в среднем ждать пересадки?
В Москве срок ожидания пересадки почки составляет от 1,5 до 2 лет. Это гораздо быстрее, чем в большинстве стран мира. Так, в Германии люди ждут около 5 лет, у них очень большие листы ожидания, так как там дольше работает система оказания такой помощи и она хорошо развита. Чем крепче этот вид помощи, тем шире охват.
Может ли возраст пациента стать противопоказанием к пересадке?
Формально возраст пациента не может являться противопоказанием к трансплантации, так же как и наличие сопутствующих заболеваний.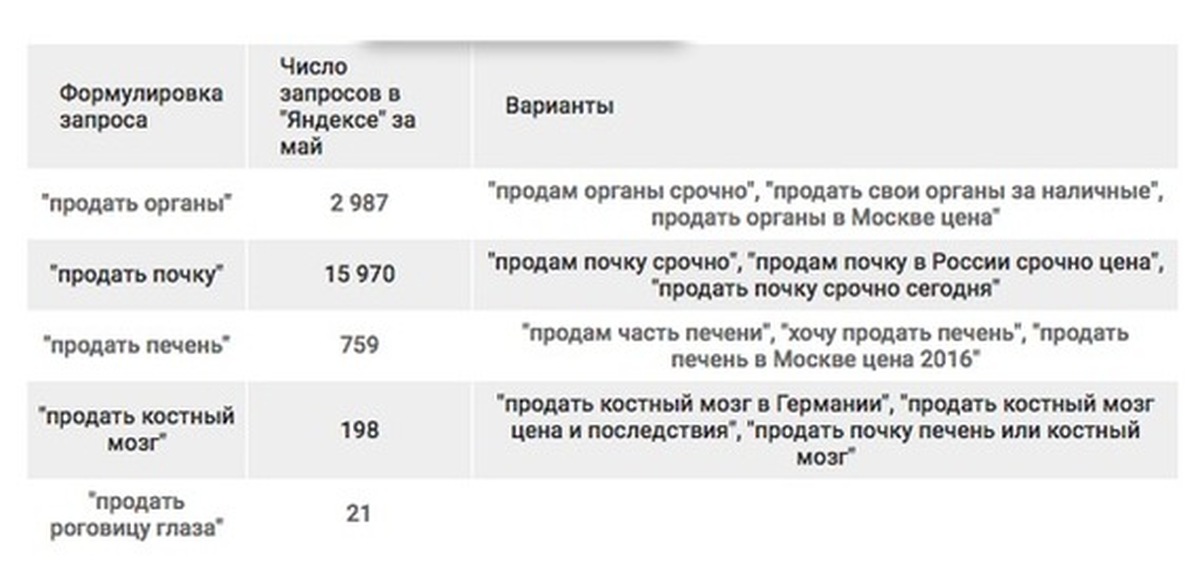 Но врач-анестезиолог, который присутствует на консилиуме по принятию решения, учитывает сопутствующие заболевания.
Но врач-анестезиолог, который присутствует на консилиуме по принятию решения, учитывает сопутствующие заболевания.
Как мне сообщат, что есть подходящий для меня орган? Это может произойти в любой момент дня и ночи?
Человеку позвонят. Телефон должен быть всегда включен у него или его близких родственников. Звонок может поступить в любое время дня и ночи.
Как движется очередь? Есть ли какие-то преимущества и льготы?
Льгот нет. Есть медицинская ургентность (срочность), то есть операция может быть ускорена по жизненным показаниям. К почке это относится в ограниченной степени, но тем не менее, международное сообщество установило один критерий – это утрата возможности проводить человеку диализ. Тогда этот человек поднимается вверх списка.
Как я могу быть уверен, что мне собираются пересадить орган относительно здорового человека?
Кровь потенциального донора еще в больнице обязательно проверяют на инфекции, в том числе ВИЧ, сифилис, гепатиты. Далее следуют еще два этапа проверки – серьезное исследование проводится в Боткинской больнице, включая ПЦР-диагностику. Кроме того, проверяется медицинская документация потенциального донора (который чаще всего – пациент больницы), и на основании этого делается заключение. Существуют международные критерии годности органа для трансплантации, и, если орган не подходит по ним, его не берут. Эти критерии соблюдаются и в нашей стране.
Далее следуют еще два этапа проверки – серьезное исследование проводится в Боткинской больнице, включая ПЦР-диагностику. Кроме того, проверяется медицинская документация потенциального донора (который чаще всего – пациент больницы), и на основании этого делается заключение. Существуют международные критерии годности органа для трансплантации, и, если орган не подходит по ним, его не берут. Эти критерии соблюдаются и в нашей стране.
От каких доноров берутся органы для трансплантации? А если они или их родственники против?
Основными (65-70%) поставщиками донорских органов во всем мире являются люди, умершие от сосудистых заболеваний (инсульт, прежде всего). Также это жертвы ДТП, но в последние годы их стало намного меньше (и ДТП, и жертв, соответственно). В России действует закон, утверждающий презумпцию согласия на донорство на всей территории РФ. Из этого следует: если человек при жизни (или его родственники после его смерти) не заявили, что он (они) против того, чтобы органы человека стали донорскими, это означает, что они НЕ против. Это федеральный закон, он действует с 1992 года. В ближайшее время будет создан регистр отказов от посмертного донорства. Мировая практика в половине случаев совпадает с российской, в половине – в странах действует т.н. «испрошенное согласие», когда у человека при жизни спрашивают, согласен ли он быть донором после смерти, и это фиксируется в неких его документах.
Это федеральный закон, он действует с 1992 года. В ближайшее время будет создан регистр отказов от посмертного донорства. Мировая практика в половине случаев совпадает с российской, в половине – в странах действует т.н. «испрошенное согласие», когда у человека при жизни спрашивают, согласен ли он быть донором после смерти, и это фиксируется в неких его документах.
Как орган от донора проверяется на совместимость с потенциальным реципиентом?
Так же, как и во всем мире – стандарты одинаковые. По группе крови определяется статус пациента, антигены. Есть такое понятие, как «full house» – это полное 100-процентное совпадение антигенов реципиента и донора. Это довольно редкий вариант, поэтому в этом случае по международному протоколу есть согласие, что реципиента вызывают для трансплантации, даже если он стоит в листе всего 1 день.
Я прописан не в Москве. Могу ли я попасть на трансплантацию в Боткинскую больницу?
К сожалению, нет. Трансплантация в Боткинской будет проводиться пациентам из московского листа ожидания. Жители других городов попадают в листы ожидания по месту регистрации, если этот вид помощи в принципе есть в регионе. А если нет – то человеку дают квоту в федеральное учреждение, например, Федеральный центр трансплантации имени Шумакова.
Трансплантация в Боткинской будет проводиться пациентам из московского листа ожидания. Жители других городов попадают в листы ожидания по месту регистрации, если этот вид помощи в принципе есть в регионе. А если нет – то человеку дают квоту в федеральное учреждение, например, Федеральный центр трансплантации имени Шумакова.
Успешная пересадка органов невозможна без эффективных лекарственных препаратов
Во второй половине ноября в Киеве в Институте хирургии и трансплантологии АМН Украины состоялось рабочее совещание ведущих специалистов, занимающихся трансплантацией (пересадкой органов). На совещании рассматривались вопросы развития этой отрасли медицины на ближайшие 3 года в Украине. В его работе приняли участие руководители всех региональных центров трансплантации, работающих в стране.
В Украине центры, занимающиеся пересадкой органов, работают в 5 городах. В Киеве Центр трансплантации открыт еще в 1972 г., с 1986 г. аналогичные центры работают в Донецке и Львове, с 1992 г. — в Запорожье, с 1997 г. — в Одессе.
— в Запорожье, с 1997 г. — в Одессе.
ПРАВОВОЕ ПОЛЕ
В настоящее время все вопросы, связанные с различными аспектами трансплантации, регламентируются законом Украины «О трансплантации органов и других анатомических материалов человеку», который был принят Верховной Радой в 1999 г. После принятия этого Закона была создана Ассоциация трансплантологов Украины. Ее президентом стал главный трансплантолог МЗ Украины, заместитель директора Института хирургии и трансплантологии АМН Украины по научной работе по трансплантологии, заведующий отделением трансплантации почки, доктор мед. наук, профессор Е.Я. Баран.
По мнению членов Ассоциации трансплантологов Украины, принятый Верховной Радой Закон в некоторых случаях серьезно осложнил работу специалистов по пересадке органов. Трансплантологи считают, что действующий Закон в большей степени защищает права умерших, а не больных, которые нуждаются в пересадке жизненно необходимых органов.
|
Дело в том, что согласно действующему Закону врачу необходимо получить согласие на дачу органов или от самого донора или, в случае его смерти, от его близких родственников. К сожалению, получить согласие родственников подчас бывает очень сложно, поэтому часть нуждающихся в операции людей умирает, так и не дождавшись пересадки из-за отсутствия донорских органов.
По мнению президента Ассоциации трансплантологов профессора Е. Барана, законодательство, регламентирующее вопросы пересадки органов, должно быть основано на «презумпции согласия». Под этим подразумевается, что человек, который по каким-либо причинам (например, религиозным) не хочет, чтобы после смерти его органы были использованы для пересадки другим людям, должен заранее сделать соответствующее заявление, которое должно храниться, например в милиции, поликлинике, паспортном столе и т. д. В таком случае после гибели (смерти) человека его органы не могут быть использованы для трансплантации, однако во всех иных случаях органы погибших людей можно пересаживать пациентам, которые в этом нуждаются, без получения согласия родственников. Это очень важно, так как для успешной пересадки органов дорога каждая минута, однако сегодня много времени уходит на получение согласия от родственников доноров.
д. В таком случае после гибели (смерти) человека его органы не могут быть использованы для трансплантации, однако во всех иных случаях органы погибших людей можно пересаживать пациентам, которые в этом нуждаются, без получения согласия родственников. Это очень важно, так как для успешной пересадки органов дорога каждая минута, однако сегодня много времени уходит на получение согласия от родственников доноров.
Ассоциация трансплантологов Украины намерена обратиться в Верховную Раду с предложением внести соответствующие изменения в статью 16 закона «О трансплантации органов и других анатомических материалов человеку».
СПЕЦИАЛИСТЫ И ПРЕПАРАТЫ
Кроме вопросов законодательного характера, важнейшими условиями успешной пересадки органов являются наличие квалифицированных специалистов, соответствующей материально-технической базы и необходимых лекарственных средств, без которых невозможна эффективная трансплантация и приживление донорских органов.
В центрах трансплантации в Украине, как и во всем мире, для лечения больных с пересаженными органами используют трехкомпонентную схему иммуносупрессивной терапии, в которую входят препараты САНДИММУН НЕОРАЛ (микроэмульсия циклоспорина А) — основной препарат, способствующий приживлению пересаженного органа, а также азатиоприн и преднизолон.
|
В мире препарат Сандиммун (циклоспорин А) — предшественник Сандиммун Неорала — начали применять в 1982 г, в Украине — с середины 80-х годов. Внедрение в клиническую практику циклоспоринов произвело «революцию» в трансплантологии. Так, выживаемость в течение 1 года больных с донорской почкой при применении Сандиммуна увеличилась до 85% по сравнению с 46% до применения циклоспорина А (ранее использовали только азатиоприн и преднизолон, т. е. 2-компонентную схему лечения).
Однако ряд недостатков, присущих Сандиммуну серьезно осложняли задачу врачей. Для успешной иммунносупрессии необходимо обеспечить стабильные фармакокинетические показатели препарата-иммуносупрессанта. Поскольку циклоспорин А является липофильным препаратом, его всасывание зависит от дисперсии в пищеварительном тракте, секреции желчи и содержания жира в пище. В связи с этим концентрация Сандиммуна в крови одного и того же пациента значительно колебалась (до 27%). Для устранения этой зависимости и обеспечения стабильных фармакокинетических показателей компания «Сандоз» (сейчас — «Новартис») в 1995 г. предложила новою форму препарата Сандиммун — микроэмульсию, которая получила название Сандиммун Неорал.
Поскольку циклоспорин А является липофильным препаратом, его всасывание зависит от дисперсии в пищеварительном тракте, секреции желчи и содержания жира в пище. В связи с этим концентрация Сандиммуна в крови одного и того же пациента значительно колебалась (до 27%). Для устранения этой зависимости и обеспечения стабильных фармакокинетических показателей компания «Сандоз» (сейчас — «Новартис») в 1995 г. предложила новою форму препарата Сандиммун — микроэмульсию, которая получила название Сандиммун Неорал.
САНДИММУН НЕОРАЛ: РАВНОЦЕННОЙ АЛЬТЕРНАТИВЫ НЕТ
В настоящее время Сандиммун Неорал является единственным в мире препаратом циклоспорина А, который выпускается в форме микроэмульсии. Препарат Сандиммун Неорал отличается тем, что на его всасывание не влияет прием пищи и отсутствие/наличие желчи, при приеме препарата существует выраженная линейная зависимость между дозой и эффектом. Эти качества препарата позволяют поддерживать оптимальный уровень циклоспорина А в крови, более точно прогнозировать результаты терапии, снизить частоту отторжений, уменьшить число побочных эффектов, а также минимизировать затраты на мониторинг уровня циклоспорина А в крови.
Применение Сандиммуна Неорала позволило снизить на 15% число острых отторжений при пересадке почки, на 28% — при пересадке печени (Rasmussen A. et al., 1996; Lodge J.P.A. et al., 1997). Уже в 1998 г. Сандиммун Неорал получали около 80% пациентов в мире, которым было показано лечение этим препаратом. Сегодня в Украине всем пациентам с пересаженными органами назначают Сандиммун Неорал.
В Украину в качестве гуманитарной помощи эпизодически поступали и генерические версии препарата циклоспорина А. Однако, по отзывам украинских специалистов, по своей эффективности они уступали оригинальному препарату Сандиммун Неорал. Так, некоторое время генерический препарат циклоспорина А использовали врачи Центра трансплантации Львова, однако очень скоро были вынуждены прекратить его применение вследствие развития выраженных побочных эффектов.
Один из генерических препаратов циклоспорина А зарегистрирован и закуплен Министерством здравоохранения России, так как его стоимость несколько ниже, чем оригинального препарата Сандиммун Неорал.
|
Как рассказал корреспонденту «Еженедельника АПТЕКА» профессор Е. Баран, на Всемирном конгрессе трансплантологов, который состоялся в Риме летом 2000 г., украинские и российские ученые обсуждали эффективность генерических препаратов циклоспорина. Российские специалисты остались недовольны результатами применения препаратов-генериков, так как оно сопровождается развитием выраженных побочных эффектов (рвота, тошнота, резкие колебания артериального давления), повышается риск отторжения трансплантатов.
ВСЕГДА ЛИ СТОИТ ЭКОНОМИТЬ?
Врачи-трансплантологи опасаются, что наличие на украинском фармацевтическом рынке препаратов-генериков циклоспорина А может привести к тому, что при тендерной закупке иммуносупрессивных средств основным аргументом для Министерства здравоохранения станет низкая стоимость препаратов, а не их качественные характеристики. По единодушному мнению врачей-трансплантологов, которые приняли участие в рабочем совещании, нельзя в ущерб интересам больных использовать препараты, эффективность которых ниже, чем Сандиммун Неорал.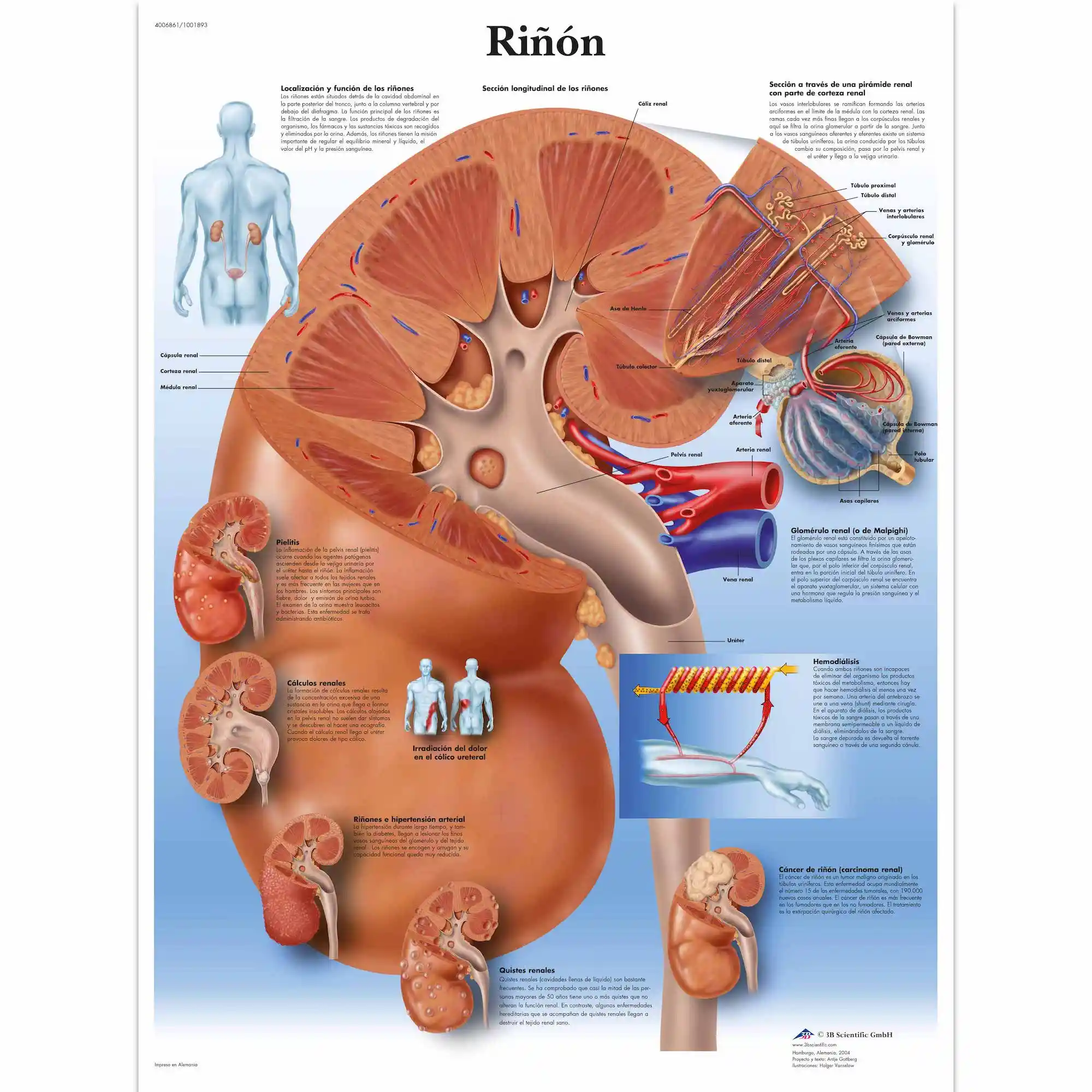
Специалисты считают, что в области трансплантации сегодня Украине не следует отказываться от применения препарата Сандиммун Неорал. Украинские врачи накопили значительный опыт использования этого препарата, новая лекарственная форма которого способствует более эффективному приживлению трансплантированных органов.
Сегодня Сандиммун Неорал в Украине принимают все больные (около 500 человек), которым пересажены донорские органы. Замена этого препарата более «старыми» и менее совершенными лекарственными средствами у этих пациентов может вызвать непредсказуемые последствия. В этом случае на карту поставлено не только здоровье пациентов, но и их жизнь.
Кроме Сандиммуна Неорала трансплантологи Украины применяют и другие современные препараты, в частности моноклональные и поликлональные антитела. Вероятно, отмечает Е. Баран, в будущем в трансплантологии появятся и другие, новые препараты, но возвращаться к старым лекарственным средствам было бы неразумно.
ПЕРЕСАДКА ОРГАНОВ: ДОРОГО, НО ЖИЗНЕННО НЕОБХОДИМО И … ВЫГОДНО
Пересадка органов является одним из самых дорогих видов медицинской помощи, но часто только она может спасти жизнь человека. Кроме того, трансплантация выгодна для государства, как ни парадоксально это звучит.
Дело в том, что стоимость лечения пациента с хронической почечной недостаточностью с использованием аппарата «искусственная почка» обходится государству в 56 тыс. гривень ежегодно, говорит Е. Баран. Это минимальные затраты, например, в Европе лечение пациента с подобной патологией обходится в 40 тыс. долларов США в год.
После пересадки почки и успешного ее приживления в первый год на лечение пациента необходимо израсходовать 35 тыс. гривень, в последующие годы — по 7 тыс. гривень ежегодно. Таким образом, квалифицированная работа врачей-трансплантологов имеет и экономический аспект, поскольку существенно снижает расходы государства на проведение диализа и «освобождает место» для других пациентов, нуждающихся в его проведении. Это чрезвычайно важно для Украины, так как обеспеченность диализаторами в нашей стране составляет 20 аппаратов на 1 млн населения, в то время как в развитых странах этот показатель составляет 500 на 1 млн человек.
Это чрезвычайно важно для Украины, так как обеспеченность диализаторами в нашей стране составляет 20 аппаратов на 1 млн населения, в то время как в развитых странах этот показатель составляет 500 на 1 млн человек.
По мнению Е. Барана, сегодня в Украине, к сожалению, невозможно расширить трансплантологическую службу, необходимо хотя бы сохранить ее на нынешнем уровне. На Международном конгрессе трансплантологов в Риме отмечалось, что в следующем десятилетии в развитых странах каждая вторая полостная операция будет связана с пересадкой органов, трансплантологическая служба Украины ни в коем случае не должна «сдавать позиции». В свое время Украина была в авангарде трансплантологии: первая пересадка донорской почки человеку в Украине была сделана еще в 1933 г. Юрием Вороным.
После пересадки почек люди могут жить полноценной жизнью в течение многих лет. Так, например, один из пациентов доктора Е. Барана живет с пересаженной почкой уже 24 года. По мнению членов Ассоциации трансплантологов, на нужды этой отрасли медицины необходимо выделять не менее 2% всех ассигнований на здравоохранение в Украине, ведь за трансплантацией органов — будущее медицины и человечества.
Сергей Павлович
Фото Евгения Кривши
Сколько стоят человеческие органы? — ФОКУС
Милиция задержала доктора Михаэля Зиса, подозреваемого в причастности к незаконной трансплантации человеческих органов. Немногим ранее было заведено первое в Украине уголовное дело по факту продажи донорских органов: мать пыталась продать почку 4-летнего сына за $45 тыс. По словам специалистов, выйти на чёрный рынок органов не так уж просто, и цены на нём совсем иные
В 1999 г. был принят Закон «О трансплантации органов и других анатомических материалов», ограничивающий возможность изъятия органов. Когда речь идёт об изъятии органов из тела покойника, действует презумпция несогласия. Это значит, что изъять органы у мертвеца можно, если при жизни этот человек задекларировал своё согласие на это. В противном случае разрешение могут дать родственники. Правда, закон молчит о том, какие именно.
Правда, закон молчит о том, какие именно.
ФОКУС в Google Новостях.
Подпишись — и всегда будь в курсе событий.
Если речь идёт о пересадке органа живого человека, то донорами могут быть только родственники или супруги пациентов.
Постановлением Кабинета Министров установлен перечень медицинских центров, где разрешено проводить операции трансплантации: в стране их около 60.
За торговлю донорскими органами предусмотрена уголовная ответственность. По нормам Уголовного кодекса такие деяния караются тюремным заключением на срок до 7 лет.
Стоимость операции по пересадке сердца в Австрии, Венгрии или Чехии – до $200 тыс. Сумма, кроме стоимости самой операции, включает содержание в больнице, все необходимые медикаменты, расходы на реабилитацию. Чтобы не происходило отторжение чужого органа, человек, перенесший трансплантацию, всю жизнь должен принимать иммуносупрессанты – препараты, подавляющие иммунитет.
Более 50 операций в год: Киевский Институт хирургии и трансплантологии им. А. Шалимова, Донецкая областная клиническая больница, Запорожская областная клиническая больница
А. Шалимова, Донецкая областная клиническая больница, Запорожская областная клиническая больница
1-2 операции в год: Одесский центр трансплантологии, Харьковский центр трансплантологии
Сколько стоят человеческие органы:
Роговица глаза — $5 000
Легкие (пересаживаются вместе с сердцем). В Украине операции не проводятся.
Сердце – $250 000. Потребность украинцев: 1000-2000 в год. За всё время проведены 4 операции в Киеве и 2 — в Запорожье.
Печень (фрагмент) — $5 000 — $55 000. Потребность украинцев: 1000-2000 в год. Проводится операций: 30-40 в год.
Почка — $2 000 — $50 000. Потребность украинцев: 1000-1500 в год. Проводится около 100 в год.
Костный мозг — $40 000
Наш закон написан так, что дефицит усугубляется. Взять, к примеру, требование получить разрешение у родственников: их часто не так просто найти. К тому же есть одинокие люди: получается, нет родственников — нет разрешения. Редко конечно, но бывает, что и родственники просят денег за разрешение. Почему-то никто не думает о больных, которым необходима пересадка. Здоровые молодые люди умирают, а нужные им органы закапываются в землю. Самый разумный путь — презумпция согласия, когда считается, что человек согласен на изъятие у него органов в случае смерти — если он, конечно, не задекларировал отказ. Такая система действует во многих развитых странах, к примеру, в Австрии.
Редко конечно, но бывает, что и родственники просят денег за разрешение. Почему-то никто не думает о больных, которым необходима пересадка. Здоровые молодые люди умирают, а нужные им органы закапываются в землю. Самый разумный путь — презумпция согласия, когда считается, что человек согласен на изъятие у него органов в случае смерти — если он, конечно, не задекларировал отказ. Такая система действует во многих развитых странах, к примеру, в Австрии.
В Украине центры, которые могут проводить операции по трансплантации, определены законом. В перечне нет частных клиник, только государственные бюджетные учреждения. Поэтому за операцию платит государство, стоимость — около 3–5 тыс. гривен. За границей, конечно, совсем другие расценки.
⍟ А вы знаете сколько стоят человеческие органы
remove_red_eye 5354 access_time thumb_up 657
В нашем мире сейчас всё можно продать и купить. Не исключением является продажа органов человека. Вообще в мире сейчас все больше растет уровень продажи человеческих органов. Продают сейчас всё – почки, печень, сперму, яйцеклетки, костный мозг, волосы, и роговицы глаз. Человек стал своеобразным донором для собратьев уже давно. Если некоторые из племен раньше ели друг друга, то сейчас продают. Можно говорить как о продаже человека в рабство, так и о продаже на органы.
Не исключением является продажа органов человека. Вообще в мире сейчас все больше растет уровень продажи человеческих органов. Продают сейчас всё – почки, печень, сперму, яйцеклетки, костный мозг, волосы, и роговицы глаз. Человек стал своеобразным донором для собратьев уже давно. Если некоторые из племен раньше ели друг друга, то сейчас продают. Можно говорить как о продаже человека в рабство, так и о продаже на органы.
Если посмотреть на это с другой стороны, то огромному количеству людей в мире нужны пересадки жизненно важных органов. Социальные и государственные программы разных стран мира не справляются с количеством желающих, да и доноров катастрофически мало, поэтому свою очередь скорее всего нуждающиеся не дождутся…
Некоторые потенциальные доноры продают свои органы чтобы поправить свое материальное положение или приобрести дорогой телефон, автомобиль и другие не столь важные вещи. Доктора говорят, что человек может жить и с одной почкой, но при условии что он будет вести здоровый образ жизни… Правда, после расставания со своим органом, человеку придется ущемлять себя во многом. Например, нельзя пить спиртное, курить, кушать мясо, также нельзя соленое, перченое, острое, кислое, жирное.
Доктора говорят, что человек может жить и с одной почкой, но при условии что он будет вести здоровый образ жизни… Правда, после расставания со своим органом, человеку придется ущемлять себя во многом. Например, нельзя пить спиртное, курить, кушать мясо, также нельзя соленое, перченое, острое, кислое, жирное.
Команда Topovik.com подготовила прайс-лист с расценками на человеческие органы, давайте уже узнаем, сколько стоит человек, поехали…
Самый востребованный орган для трансплантации — это почка — на него приходится около 75% мирового рынка. Однако многие пациенты так и не доживают до момента получения донорского органа — очередь очень огромная.
В Индии одна почка будет стоить около $15 тыс., а в США цена почки может доходить до $262 тыс.
Печень обладает поразительной способностью к регенерации — чтобы разрушить ее до состояния не восстановления нужно очень сильно постараться. Потому и для пересадки не нужна целая печень, а подойдет и ее часть. Стоить часть печени будет примерно $54 тыс.
Потому и для пересадки не нужна целая печень, а подойдет и ее часть. Стоить часть печени будет примерно $54 тыс.
Кости и связки идут «комплектом». Для замены передней крестообразной связки коленного сустава придется потратить $5.5 тыс.
В отличии от остальных органов, становящихся бесполезными для пересадки в считанные часы, а то и минуты после смерти донора, кости и сухожилия сохраняются намного дольше. Поэтому уголовные дела против медиков и работников моргов, «собирающих» связки с невостребованных трупов, появляются особенно часто. Например, в 2005 году была закрыта компания Biomedical Tissue Services, а ее глава получил 50-ти летний тюремный срок: выяснилось, что ее сотрудники нелегально использовали и продавали костную ткань, полученную из 244-х тел.
Пересадка кожи обычно требуется при тяжелых ожогах разной природы — термических, химических, электрических. Нередко для этого удается использовать кожу самого пациента, однако иногда прибегают и к помощи доноров — обычно это умершие люди, при жизни согласившиеся на использование своего тела во благо живых.
Нередко для этого удается использовать кожу самого пациента, однако иногда прибегают и к помощи доноров — обычно это умершие люди, при жизни согласившиеся на использование своего тела во благо живых.
Участок кожи, а точнее квадратный дюйм (6.5 кв. см) будет стоить $10.
Стоимость легкого, одного, будет около $58 тыс. Донором может быть человек не курящий, либо выкуривающий не более 20 пачек сигарет в год. А при продаже обоих легких вместе с сердцем можно обогатиться на 1.5 — 2 млн. долларов.
Сердце относится к не возобновляемым ресурсам и стоит от $57 тыс.
На черном рынке сердце почти не достать: пересадка органа настолько сложна, что требует участия большой группы специалистов и дорогого оборудования, а стоимость операции (легальной) приближается к 1 млн. долларов.
Поджелудочная железа оценивается на сумму до $44 тыс.
Замена данного органа может потребоваться при тяжелых формах диабета. И хотя для пересадки может использоваться не вся железа, изымают ее целиком, да еще и вместе с печенью и двенадцатиперстной кишкой.
Скелет стоит от 3 до 5 тыс. долларов.
До 1985 года знаменитые «скелетные мастерские» Калькутты поставляли на мировой рынок десятки тысяч образцов ежегодно. Однако сегодня эта практика запрещена, и законных источников скелетов осталось не так много — куда меньше реальных потребностей медиков для обучения студентов. Лидером на мировом рынке остается Индия: многочисленные тела нищих вывариваются или чистятся в кислой среде — и продаются уже нелегально. Фрагменты скелета можно продать и по отдельности — уже для пересадки: плечевой сустав, например, принесет до тысячи долларов.
Роговица одного глаза стоит от 4 тыс. долларов.
Простой в транспортировке и в пересадке орган — операции поставлены на поток уже более полувека назад.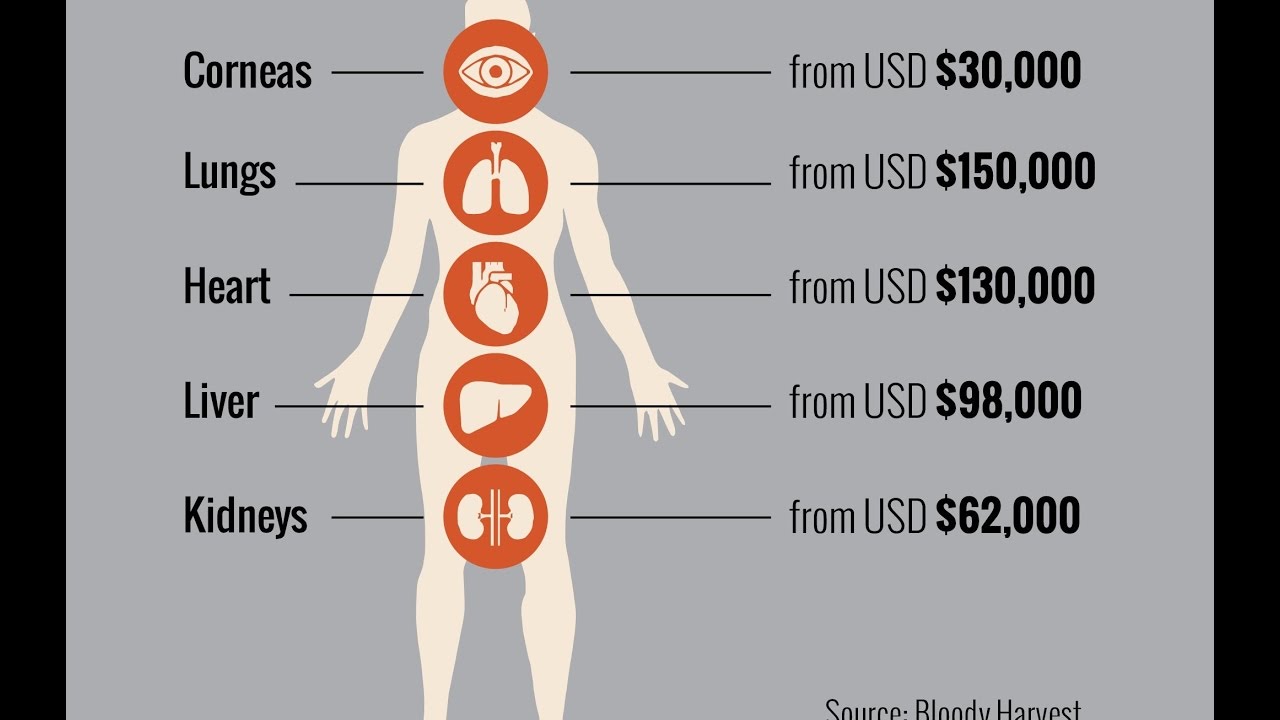 Сегодня донорские роговицы стремительно вытесняются искусственными аналогами.
Сегодня донорские роговицы стремительно вытесняются искусственными аналогами.
Кто как бы не относился к продаже органов, но это реальная жизнь. Все продается и все покупается, говорят нельзя купить здоровье, но после данной статьи это спорный вопрос. Теперь не возникает труда сложить все цифры в денежном эквиваленте и наконец-то узнать сколько стоит человек…
Оцените пост:
thumb_up 657 81% thumb_down 150Извините, Вы уже проголосовали.
Как трансплантация почки в Украине помогает бороться с почечной недостаточностью и заболеваниями почек в Украине
Австрия, Австралия, Абу-Даби, Алабама, Афганистан, Албания, Аризона, Армения, Азербайджан, Аргентина, Ахмадабад, Бахрейн, Бангладеш, Бельгия, Брисбен, Багамы, Болгария, Беларусь, Бангкок, Бангалор, Бали, Бразилия, Белиз, Бутан, Ботсвана, Босния и Герцеговина, Боливия, Калифорния, Канада, Колорадо, Каролина, Центральная Африка, Чешская Республика, Ченнаи, Коннектикут, Камбоджа, Китай, Камерун, Чили, Колумбия, Колумбия, Куба, Коста-Рика, Конго, Кипр, Хорватия, Дания , Дубай, Доминиканская Республика, Делавэр, Дакота, Доминика, Дели, Эстония, Эквадор, Египет, Грузия, Гвинея, Эфиопия, Франция, Флорида, Финляндия, Германия, Гамбия, Греция, Грузия, Гана, Хайдарабад, Гавайи, Венгрия, Италия, Исландия, Индия, Иллинойс, Индонезия, Индиана, Иран, Ирландия, Ямайка, Джакарта, Джайпур, Япония, Канзас, Кувейт, Кентукки, Казахстан, Киев, Калькутта, Кыргызстан, Кения, Лондон, Латвия, Литва, Луизиана, Люксембург, Лакхнау, Ливия, Либерия, Лихтенштейн, Малайзия, Мэн, Мальта, Мельбурн, Мэриленд, Мал погружения, Массачусетс, Молдова, Мичиган, Маршалловы острова, Миннесота, Маврикий, Миссисипи, Микронезия, Миссури, Москва, Мексика, Монтана, Черногория, Монако, Новая Зеландия, Нью-Йорк, Нью-Гэмпшир, Новосибирск, Нигерия, Нью-Мексико, Нью-Джерси, Невада, Монголия, Марокко, Мумбаи, Намибия, Непал, Нидерланды, Македония, Мумбаи, Норвегия, Оман, Огайо, Орегон, Оклахома, Польша, Панама, Перт, Пенсильвания, Пуна, Пакистан, Папуа-Новая Гвинея, Палау, Филиппины, Перу, Португалия, Парагвай, Катар, Россия, Саудовская Аравия, Сент-Китс и Невис, Санкт-Петербург, Сингапур, Сурат, Сан-Марино, Словакия, Сент-Люсия, Словения, Сент-Винсент и Гренадины, Сербия, Швейцария, Самоа, Испания, Южная Корея, Сейшельские острова, Сидней, Шри-Ланка, Южная Африка, Швеция, Таиланд, Теннесси, Тайвань, Техас, Таджикистан, Турция, Туркменистан, Танзания, США, ОАЭ, Великобритания, Украина, Объединенные Арабские Эмираты, Великобритания, США, Юта, США, Уругвай, Узбекистан, Вермонт, Вашингтон, Вирджиния, Висконсин, Венесуэла, Вануату, Вьетнам, Вайоминг, Зимбабве
Почки в специальном предложении | Глобализация | DW
Виру 12 лет, она живет в небольшой деревне в Индии. Там, в трех часах езды к югу от Дели, есть хорошие шансы купить такого ребенка, как он. Виру стоил 2500 рупий, или около 37 евро (45 долларов). С тех пор он работает на фабрике, где склеивает поддельные сумки Gucci. Ему нужно делать 200 мешков в день, иначе у него будут проблемы с владельцем.
Там, в трех часах езды к югу от Дели, есть хорошие шансы купить такого ребенка, как он. Виру стоил 2500 рупий, или около 37 евро (45 долларов). С тех пор он работает на фабрике, где склеивает поддельные сумки Gucci. Ему нужно делать 200 мешков в день, иначе у него будут проблемы с владельцем.
«Когда я стану большим, я стану богатым», — сказал Виру. «Тогда я продам одну из своих почек, и мне больше не придется здесь работать».
Его отец, которого он не видел три года, сделал то же самое, по словам Виру.
Слухи о том, что есть шанс избежать бедности, распространились по трущобам больших городов Индии. На черном рынке почка стоит около 55 000 рупий (800 евро), что для многих индийцев является огромным богатством. В стране запрещена торговля человеческими органами и увеличено наказание с двух до пяти лет лишения свободы, но это вряд ли стало сдерживающим фактором. Бизнес слишком прибыльный. Риск быть пойманным тоже невелик, тем более что донору просто нужно выдать себя за друга получателя и объявить деньги, уплаченные за орган, в качестве подарка.В этом отношении расследование официального государственного органа о мотивах пожертвования является лишь фарсом.
Почки в Индии — особенно выгодная сделка
Антрополог Нэнси Шепер-Хьюз уже указала в 2003 году в медицинском журнале The Lancet, что трансплантологический туризм превращается в реальный экономический фактор, всегда идущий в одном направлении, где бы он ни находился. существовали: с юга на север, с востока на запад, от бедных к богатым, от более темного цвета кожи к более светлому.
Почка из Индии или Африки стоит около 1000 долларов (около 810 евро). Румынская или молдавская почка стоит около 2700 долларов, турецкая — до 10 тысяч долларов. В США торговцы почками могут заработать 30 000 долларов на сделке, иногда даже в десять раз больше.
Почки, продаваемые на черном рынке, могут стоить от 1000 до 30 000 долларов.
Эксперты Всемирной организации здравоохранения (ВОЗ) в 2007 году подсчитали, что около пяти процентов всех трансплантаций во всем мире проводились через черный рынок.Это означает 20 000 почек, и это в период роста спроса, поскольку люди живут дольше. Эксперты также предположили, что незаконный оборот органов был даже преобладающей практикой в некоторых странах.
В настоящее время 8000 тяжелобольных ждут новой почки в Германии, 40 000 — по всей Европе. В прошлом году в рамках официальной системы Германии было легально пересажено 2850 почек.
Мафия торговли органами
В последнем выпуске немецкого еженедельника Der Spiegel описан случай, когда владелец немецкой фабрики получил почку от русской иммигрантки.История подчеркивает, как богатые пациенты могут продлевать свою жизнь за счет бедных.
«Это мафиозная структура, — сказал автор Spiegel Штеффен Винтер. «Врач, который проводил операцию в нашем случае, работает во многих странах мира; он уже трансплантировал 4000 почек и имеет международный ордер на арест».
Торговля органами — неэтичная эксплуатация надежды с одной стороны и безнадежности с другой — это бизнес на миллиард евро.Организация Organs Watch описывает типичного получателя в США, Израиле, Саудовской Аравии или Австралии как мужчину в возрасте 48,1 лет с зарплатой 53000 долларов. Типичный донор из Индии, Китая, Молдавии или Бразилии, возраст 28,9 лет, мужчина, годовой доход составляет 480 долларов. Врачи путешествуют по миру и пересаживают органы там, где нет особого надзора. Согласно исследованию, проведенному Der Spiegel, если больница где-нибудь в Южной Африке или Бразилии через несколько дней в конечном итоге раскроет свое прикрытие, хирурги ускользнут от властей, отправившись в соседнюю страну.Сейчас в моде клиники на Кипре и в Казахстане.
Даже в системе здравоохранения Германии нет уверенности в том, что система трансплантации работает полностью на законных основаниях: два врача из Геттингенского университета, расположенного в самом сердце Германии, были обвинены в подделке документов с целью повышения шансов их пациентов. получения донорской печени. В настоящее время они расследуются на предмет непредумышленного убийства более 20 пациентов за последние два года — пациентов, которые получили бы почки, если бы врачи не благоволили их клиентам.Остается неясным, брали ли у них деньги врачи.
В Германии органы ждут около 8000 человек. Некоторые видят решение в регулировании рынка органов
Вне закона во всем мире
Резолюция ВОЗ WHA63.22 от 2010 года содержит 11 принципов, определяющих добровольный, неденежный характер донорства органов. За три года до этого 150 экспертов и представителей правительств со всего мира уже приняли Стамбульскую декларацию о торговле органами и трансплантологическом туризме.Совет Европы и Всемирная медицинская ассоциация также объявили незаконную торговлю органами.
В Германии аналогичные правонарушения в соответствии с законом о трансплантации наказываются лишением свободы на срок до пяти лет, что распространяется и на реципиентов. Закон также распространяется на трансплантацию, которая проводится за границей.
По данным Немецкого фонда трансплантации органов, живые пожертвования разрешены только в том случае, если они происходят добровольно и если заинтересованные стороны имеют тесные семейные и / или эмоциональные отношения друг с другом.
«Смертельная форма эксплуатации»
Многие эксперты считают, что в будущем спрос на доноров органов во всем мире будет еще выше. Даже если бы каждый человек в Германии согласился пожертвовать органы после смерти, вероятно, все равно не было бы недостатка.
Имея это в виду, Фридрих Брейер, экономист в области здравоохранения из Университета Кобленца, призвал законодателей в немецкой финансовой газете Handelsblatt одобрить регулируемый рынок органов.«Это единственный способ увеличить дефицит доноров», — сказал Брейер.
«Свободный рынок не только создает рабочие места и богатство», — писал Брейер. «Это также может спасти жизни».
Брейер даже считает такой тип системы моральным обязательством. Но Гюнтер Кирсте из совета директоров Немецкого фонда трансплантации органов видит это иначе.
«Торговля органами — это смертельная форма эксплуатации бедных людей, в первую очередь из стран третьего мира. Тысячи людей, которые пожертвовали свои почки в Пакистане и на Филиппинах, сейчас переживают тяжелые времена.«
Индийскому мальчику Виру, который склеивает поддельные сумки Gucci, все равно.
« Я хотел бы построить дом на деньги, которые они мне дадут, и мне больше не придется работать », — сказал Виру.
Он еще не знает, что его мечта, вероятно, нереальна — и, возможно, фатальна.
Самые дешевые страны для пересадки почки
Врач общей практики, Медицинский эксперт, Заведующий отделением врачей-координаторов.
В случае неизлечимой болезни почек человеку может потребоваться пересадка почки.В этом случае орган не справляется со своими функциями, а именно с удалением воды и побочных продуктов обмена из организма. Кроме того, почки выполняют эндокринную функцию, вырабатывая гормоны, такие как эритропоэтин. Таким образом, дисфункция почек часто требует диализа или трансплантации органов.
В странах третьего мира трансплантация не очень распространена из-за отсутствия необходимого оборудования и недостаточного опыта врачей. Поэтому пациенты уезжают за границу на операцию. В этой статье Mediglobus расскажет, сколько стоит трансплантация почки и где она самая дешевая.
Индия — хорошие медицинские услуги по невысокой цене
По рейтингу IMJT Индия вошла в топ-5 перспективных стран для медицинского туризма. Туда приезжают пациенты из США, Европы, Азии и других частей света. Люди путешествуют, чтобы получить качественное лечение по более низким ценам. Трансплантация почки в Индии обходится на $, на 10-15 тысяч долларов дешевле, чем на , чем на западе, даже с учетом стоимости визы, перелета и проживания. Один из самых популярных центров трансплантологии — Fortis Network.
Сеть состоит из 54 медицинских центров, включая Исследовательский институт Фортис Гургаон. Центр занимает второе место среди тридцати высокотехнологичных больниц мира. Он занял более высокое место, чем Американский медицинский центр Джонса Хопкинса . Сеть клиник Fortis имеет международную аккредитацию JCI и знак качества NABH. Одно из самых выдающихся достижений Fortis — лапароскопическая трансплантация сердца и почки. Операция длилась всего 2.5 часов, переливание крови не потребовалось.
Причина столь низкой стоимости трансплантации почки — это экономика страны. Заработная плата в Индии не такая высокая, но хороший врач получает приличную по меркам страны зарплату. Именно поэтому многие люди хотят стать врачами и стараются быть в числе лучших. Кроме того, в Индии много медицинских центров и большой поток пациентов, что позволяет поддерживать цены на 40-60% ниже, чем в Америке или Европе.
Турция — уникальный опыт и квалифицированные специалисты
Турецкие врачи проводят трансплантацию почки с 1975 года.Пациенты выбирают эту страну из-за относительно невысокой стоимости операции — на 30-40% ниже , чем в аналогичных клиниках Германии и Испании. Например, в турецкой клинике Liv Istinye стоимость трансплантации почки начинается от от 17000 долларов. Для сравнения, в клинике Quiron Barcelona в Испании трансплантация почки стоит от 60 000 евро.
Турецкие врачи проводят трансплантацию от родственного донора до 4-й степени. Жена и муж, имеющие официальное подтверждение брака, также считаются родственниками.
Уровень квалификации турецких трансплантологов демонстрирует уникальная операция по пересадке почки, проведенная в Стамбуле в 2018 году. Руководил процессом знаменитый врач Мурат Тунцер . В операции приняли участие 22 хирурга и 14 пациентов. Бригада врачей оперировала пациентов одновременно в 7 операционных, выполняя трансплантацию органов по принципу «домино».
В Медикал Парк Анталия работает еще один специалист по пересадке почки — Профессор Демирбаш .На счету врача более 5 000 успешных операций по трансплантации почки операции. Профессор Демирбаш более 30 лет практикует в турецких и европейских больницах и за свою карьеру опубликовал 22 научных статьи.
Южная Корея — доступная цена и ориентированный на пациента подход
Трансплантация почки в Южной Корее для иностранных пациентов возможна только в том случае, если вы приедете в страну со своим донором. Также донор должен быть кровным родственником, имеющим документальное подтверждение.
Южная Корея занимает третье место среди стран с самой низкой стоимостью трансплантации почки. Цена процедуры составляет около $ 40 000 , что на 20% ниже европейских цен.
Процедура трансплантации почки наиболее распространена в Южной Корее. Врачи имеют большой опыт проведения подобных хирургических вмешательств.
Доктор Сунг-Гю Ли , один из лидеров в области трансплантации органов, работает в клинике Асан.По версии журнала Newsweek, клиника заняла 37-е место среди лучших медицинских центров мира. Трансплантация почки также проводится в университетской больнице Сун Чон Хян.
Выживаемость пациентов, перенесших трансплантацию в Корее, выше, чем во многих клиниках Америки и Европы. Пятилетняя выживаемость после трансплантации почки от живого донора составляет 92% .
Также трансплантация почки возможна в медицинских центрах Испании, Германии, Австрии и Израиля.Но стоимость такой операции в клиниках этих стран будет на 40-50% выше .
Стоимость трансплантации почки за рубежом
| Страна | Стоимость | ||||||
|---|---|---|---|---|---|---|---|
| Индия | от 13-14000 долларов | ||||||
| Турция | от 17000 долларов США | Турция | от 17000 долларов США | ||||
| Испания | от 60 000 € |
Вы можете получить бесплатную помощь в подборе клиники для трансплантации почки, оставив заявку на сайте.Для этого нажмите «Получить бесплатную консультацию» и заполните поля заявки. После этого с вами свяжется специалист MediGlobus и поможет организовать медицинскую поездку!
Получите бесплатную консультацию
Врач общей практики, Врач-эксперт, Заведующий отделением врачей-координаторов.
Работает в области медицинского копирайтинга с 2019 года. Имеет степень по клинической психологии. С 2010 года изучает медицину и закончила подготовительные курсы медицинского вуза.Свободное время она посвящает изучению современного состояния медицинской сферы в мире и научных новшеств. Ее интересы включают неврологию, биологию, генетику, физиологию и медицинские технологии. Она свободно говорит на украинском, английском, русском языках и изучает немецкий язык.
Где лечат апластическую анемию за границей?
Пересадка органов в университетской больнице Коч
Лучшие центры по трансплантации органов в мире
Отдать себя на запчасти — Репортеры.
Ежегодно более 5000 человек в Украине нуждаются в трансплантации органов. Из них 2500 ждут новых почек, 1500 — печени и более 1000 — сердца. Однако ежегодно проводится всего 130 таких операций. И это несмотря на то, что первая в мире попытка пересадки почки была предпринята на Украине в 1933 году. Соседи в Беларуси и России уже создали систему трансплантации — граждане там спасаются по мере необходимости по мере обнаружения органов. Но украинцам, которые хотят получить аллогенный трансплантат (от неродственного донора), приходится ехать в Индию, Турцию или ту же Беларусь на дорогостоящие операции.
Несмотря на то, что существует государственная программа лечения граждан, которым невозможно помочь в Украине за границей, они месяцами должны ждать решения комиссии, а средств на всех не хватает.
Несколько лет назад получатели начали говорить. Среди них была тележурналистка и основатель общественной организации Всеукраинская донорская платформа iDonor 31-летняя Ирина Заславец. Восемь лет назад ей сделали пересадку костного мозга.
«Верите ли вы в Бога?» Я спрашиваю.
Она кивает.
Начало 1990-х в селе Свиридовка Полтавской области. После того, как 3-летняя Ирина заболела пневмонией, у нее развился ателектаз — коллапс одного или обоих легких. Она запыхалась, задыхалась и кашляла. После госпитализации в районную больницу ее родителям сказали, что оба легких перестали работать, и нужно вставить дыхательную трубку.
Каждый раз, когда ей разрешали видеться с дочерью, ее мать плакала и падала в обморок.
«Прекрати эту истерику. В легких у ребенка гной. Они уже начали разлагаться. Ребенок не выживет », — подготовил ее доктор.
В коридоре к ней подошла пожилая женщина.
«Вы можете спасти своего ребенка».
Она дала ей маленькую икону с надписью «Отче наш» на обратной стороне.
«Читайте это не как стихотворение, а как будто вы знаете, что вас слышат», — посоветовала женщина.
Оксана Заславец молилась всю ночь. Утром пришел хирург, который должен был поставить ребенку грудной стент.Он долго слушал ее дыхание, а потом отправил девочку на рентген.
«Мама, ты родилась под счастливой звездой. Девушка будет жить — без трубок, без стентов, без чего-либо. Ее легкие полностью открылись », — воскликнул он, вернувшись с рентгеновским снимком.
Позже, когда Ирина заболела раком, ее семье удалось собрать 100 000 евро на трансплантацию и лечение за границей.
«Даже если у вас есть деньги, только каждый пятый выживает с моим диагнозом и требует трансплантации.Как я мог не верить в Бога? »
В феврале 2010 года Ирина снова заболела пневмонией. В то время она училась на четвертом курсе Института журналистики Национального университета имени Тараса Шевченко в Киеве, одновременно работая на телеканалах «Культура» и «Город». Родители решили отвезти ее домой на лечение.
Дотронувшись до ключицы, она не могла понять, куда делась ее бывшая впадина.Что еще тревожнее, ее грудная клетка была заметно расширена. Увеличенные лимфатические узлы пациента заинтересовали молодого резидента районной больницы. Она вытащила большую медицинскую энциклопедию, стала тыкать пальцем и что-то показывать более опытному врачу. Они убедили Ирину обратиться в районную больницу Полтавы.
После компьютерной томограммы врачи начали с пациентки, как если бы она была вымершим животным.
«Как вы себя чувствуете? Как ты только что поднялся по лестнице на четвертый этаж?
Экзамен был платным, но денег не просили.
«Не беспокойтесь об этом. Поверьте, эти деньги пригодятся ».
Радиолог сообщил Ирине, что у нее в груди скопление лимфатических узлов размером с ананас.
«Местный онколог воткнул иглу в узлы на моей шее и под моей подмышкой, взял биопсию и сказал:« Приходите в понедельник, и мы начнем химиотерапию. Тебя посадят на четыре месяца, но ты будешь жить », — вспоминает она.
Позже прошла обязательное обследование в онкологическом отделении.Дородный мужчина был грубым, и ей было больно. Когда она попросила его быть мягче, он только сказал: «Ты не на свидании — было бы неплохо». Ее напуганные родители ждали в захудалом коридоре.
«Мы вышли из больницы и молча пошли к машине», — вспоминает она. «Я был впереди, а мои родители сзади. Я шел и не мог оглянуться. Так страшно, когда не знаешь, что сказать ».
Позже врачи в Полтаве сказали им, что у нее лимфома Ходжкина. Посоветовали ехать в Киев подальше от ужасного амбулатории с плесенью на стенах.Жизнь в столице привела ее на другую сторону улицы Ломоносова — от студенческого общежития до Национального онкологического института.
Когда Ирина впервые попала в Институт рака, она даже не подозревала, что у нее рак. Ее родители постоянно повторяли, что это лимфома — воспаление лимфатических узлов, которое лечится химиотерапией.
Болезнь Ходжкина — это рак лимфатической системы. Когда Ирина впервые попала в Институт рака, она даже не подозревала, что у нее рак.Ее родители просто повторяли, что это лимфома — воспаление лимфатических узлов, которое лечится химиотерапией.
«Пффт, лимфома? Раз-два, и мы вылечили, — махнула рукой киевский гематолог-онколог. Ее уверенность успокаивала.
«И я им поверила», — пожимает плечами Ирина. «Можешь представить? 21-летний журналист, имеющий доступ в Интернет. Я просто бессознательно согласился с такой версией реальности. Психологически было легче ».
Еще легче было забыть врачей.
«Я могу прооперировать ее завтра или через месяц», — сказала маме хирург, который должен был сделать диагностическую операцию перед началом лечения.
Он открыл свой ящик. Он не назвал сумму, поэтому она бросила все, что у нее было.
Позже была химиотерапия. Ее сосед по палате посоветовал Ирине представить, что вместо опухоли в груди растут цветы. Вот что она сделала.
Некоторым людям трудно справляться с «химическими веществами» — их тошнит, голова кружится, волосы выпадают.Химиотерапия убивает быстро делящиеся клетки. Помимо рака, клетки волосяных фолликулов быстро делятся, потому что они отвечают за рост волос. В настоящее время не все теряют волосы; большинство современных лекарств нацелены только на пораженные клетки.
Химиотерапия длилась всю весну и половину лета. Ей было нетрудно — она не потеряла волос, она чувствовала себя живой и даже вышла танцевать. (Только позже она узнала, что получила «легкую» дозу лечения — меньше никого не заботило.) Контрольная томограмма показала, что «ананас» ее лимфатических узлов значительно сократился. На самом деле это было тем, что давило на ее сердце и легкие, что привело к воспалению.
«Все отлично, ремиссия. Нам просто нужно сделать облучение, чтобы улучшить результат », — сказал врач после четырех курсов химиотерапии.
В Институте рака не было линейного ускорителя. Пациентам приходилось время от времени ждать, пока один из них появится. Один из них нашли в больнице в Киеве через друга военного.89 сеансов облучения кобальтом-60 длились почти всю осень. Когда-то тогда Ирину уволили. «Если тебе станет лучше, — сказали ей, — возвращайся».
Зима 2011 г. Плановое наблюдение в онкологическом центре.
«Вернулся, Ирина. Лимфома излечивается в 9 случаях из 10. К сожалению, ты десятая », — сказал ей гематолог-онколог.
Второе заключение в частной клинике «Лисод» подтвердило, что болезнь действительно вернулась.
«Не хочешь уехать за границу? Я только что виделся с визитом к моему начальнику и его знакомому, который лечит рак в Германии.Они отправляют туда своего ребенка », — сказал ей ее бывший сослуживец.
Журналист ухватился за шанс. Она собрала все необходимые документы и отправила их в немецкую клинику. Они пообещали вылечить ее болезнь только радиацией и предъявили ей счет — 20 000 евро.
Чебурашка Прилежные немцы провели свое исследование. Результаты показали, что ей снова нужна химиотерапия с последующей трансплантацией костного мозга, которая будет стоить дополнительно 100 000 евро.Вероятность того, что Ира выживет, составляла 20%.
Костный мозг — это мягкая ткань внутри костей, которая содержит кроветворные (буквально «кроветворение» по-гречески) стволовые клетки. Именно они составляют все клетки крови. Если болезнь заразила только лимфатическую систему, то перед ударной дозой химикатов они берут часть собственного здорового костного мозга пациента. Позже они пересаживают его обратно, чтобы клетки крови могли регенерировать. Это называется аутотрансплантацией. Однако, если костный мозг также инфицирован лимфомой, они убивают его и имплантируют новый, здоровый костный мозг от донора, отобранного по клеточной совместимости.
«В Украине больные люди считают, что главная проблема — деньги. Если вы его найдете, вы будете спасены. На самом деле в поисках денег мы боремся за возможность сражаться. А потом врачи сначала дают 60%, потом 20% ».
Ирина сидела и возилась с круглой бусиной железы под мышкой, которая убивала ее.
«Вы знаете, мне кажется, что это тяжелее всего для друзей и семьи», — замечает она. «Человек, попавший в ловушку собственной болезни, проходит все стадии горя от отрицания до принятия.Но друзья наблюдают за этим со стороны и ничего не могут сделать ».
В Германии Ира осознала, насколько тяжелой может быть химиотерапия. Слабость полностью овладела ее телом. Ей приходилось передвигаться в инвалидном кресле. Она больше не могла расчесывать собственные волосы. Она просила других гладить ее по голове.
В Украине люди, которые болеют, считают, что главная проблема — деньги. Если вы его найдете, вы будете спасены. На самом деле в поисках денег мы боремся за возможность сражаться.А потом врачи сначала дают 60%, потом 20%.
«Сделайте снимок, чтобы запомнить. Когда-нибудь мы вспомним с улыбкой.
Ее мама долго ждала и наконец щелкнула затвором. Позже Ирина пожалела бы, что сделала так мало фотографий. Лысина — символ борьбы за жизнь. С коротко остриженными волосами и слегка торчащими ушами родители Ирины стали называть ее Чебурашкой.
Однако после двух курсов химиотерапии признаков ремиссии не было.Врачи решили не ждать и сделать ей пересадку во время рецидива.
25 мая 2011 г. Трансплантация костного мозга похожа на обычное переливание крови, но происходит в стерильном боксе — камере, стерильной благодаря специальной системе вентиляции, защищающей от микробов. (После операции Ирина проживет в нем месяц, пока ее тело крайне уязвимо.) К ней со всех сторон прикреплены цензоры. Они принесли пакет с трансплантатом и вылили его содержимое ей в кровь через капельницу.Процедура длилась несколько минут.
Осложнения начались через неделю после операции, когда резко упали показатели крови. Поскольку ее собственный костный мозг был убит, все они упали до нуля. Ее лимфоциты — клетки крови, которые борются с инфекцией — упали до 0,01%, когда 19–37% в норме. Ранее врачи заметили, что у Ирины откололся кусочек одного зуба, но не успели это исправить. Микробы из-за ее почти полного отсутствия иммунитета начали быстро захватывать ее зуб, что привело к адской боли.Ей просто нужны обезболивающие.
Но затем ее тело начало медленно восстанавливаться. Через месяц врачи разрешили ей выйти из бокса, и родители наконец-то смогли навестить своего Чебурашку. Позже Ирину отпустили домой, но она осталась под строгим наблюдением врачей. Единственным ее развлечением в то время были покупки. Вооружившись пакетами на случай тошноты и нюхательной солью, чтобы не потерять сознание, она и ее мама отправлялись на блошиные рынки. Там можно было найти хорошую одежду за 2–3 евро.Они бродили по проходам, пока Ирина не сказала: «Я падаю». Мама схватила ее под руки и усадила на бордюр.
«Я посижу здесь немного, а ты пойди посмотри на эту блузку, пока ее не схватили», — указала девушка и засмеялась.
Наконец-то ей потребовалась радиация. Немецкий врач запросил у нее информацию из Украины. Ирина положила к нему на стол небольшой листок со штампом «Излучено».
«Нет, нет. Вы не понимаете », — он вышел из офиса и вернулся с толстым портфелем, в котором лежала стопка документов с диаграммами и графиками.
«У меня нет ничего подобного», — ответила она.
«Никакого выхода. Назови мне имя твоего врача, и я найду его в Интернете ».
«Ты никогда не найдешь этого майора», — подумала она.
Когда немецкий специалист узнает, какое устройство использовалось для облучения Ирины, у него закружилась голова. Его нельзя использовать при лимфоме. Это указывало на низкий уровень образования в области лечения рака в Украине и старые процедуры. Излучающая лимфома требует точного расчета углов и направления лучей, чтобы не повредить здоровые клетки, тогда как в Украине даже дозу не регистрировали.До того, как ее излучали в Германии, Ирина была «нарисована повсюду, как карта мира».
Не зачем, а зачемПосле выздоровления родители еще больше старались спрятать дочь от проблем. Они попросили ее пожить в своем селе в Полтавской области хотя бы несколько лет. Однажды она с мамой пошла в церковь в Лохвице. Там ее мама указала на мальчика, больного раком, сверстницу Ирины.
«Помните, я рассказывал вам о нем? Не могли бы вы поговорить с ним?
Ирина долго собиралась с мыслями.Что она должна ему сказать? Что бы все было хорошо? В Украине этого нет. Сказать ему поехать за границу? Что, если у него не было денег? Но она подобрала слова и подошла, чтобы поддержать его. Вскоре мальчик умер. Ей все еще трудно говорить об этом моменте. В психологии это называется виной выжившего.
Весной 2012 года Ирина вернулась в Киев. Мысли «почему у меня эта болезнь?» постепенно превратился в «зачем?» Ей все чаще предоставлялись возможности поговорить с больными, которые находили ее в социальных сетях в поисках совета и поддержки.Так она случайно познакомилась с Настей Слипченко, молодой мамой, больной лейкемией. Они не приняли бы ее в больнице, так как смерть больных раком портит их статистику. Когда ее мучила сильная боль, приехала скорая, чтобы сделать укол Но-Шпа (дротаверин) и уехать.
Деньги на пересадку костного мозга Насти пришли поздно. Она была доставлена по воздуху в Германию, но ее болезнь уже дала метастазы в ее мозг. Все, что могли сделать врачи, — это дать ей большое количество обезболивающих, чтобы она могла спокойно умереть.
«Смерть Насти была страшным ударом. Долгое время чувство вины мешало мне разговаривать с другими больными, потому что я ничем не мог им помочь. Но у меня была внутренняя потребность сделать что-то важное », — говорит Ирина.
Летом 2013 года она попала на канал СТВ в сегменте «Окно новостей». Вместе с группой коллег она начала работать с Украинской благотворительной биржей — первой независимой социальной службой онлайн-благотворительности в Украине. Они готовили рассказы о людях, которым нужны были деньги на лечение.Оказалось, что благотворительность — это не только информация о транзакциях, но и куча рисков, проверок и бумажных следов.
«Но когда вы видите на сайте, как люди раздают деньги и« собирают »загорается после выхода истории, это наполняет вас невероятным чувством счастья. Кто-то только что получил шанс выжить.
В своих репортажах на СТВ Ирина Заславец также поделилась информацией о государственной программе лечения украинских граждан за рубежом — тех, кого государство не может спасти дома.Это ежегодная программа, но врачи не афишируют ее существование.
«Врач сказал больному, которого я знаю:« Не будь дураком, никто не даст тебе денег ». Но она не послушала и не собрала документы, и ей уже сделали операцию в Беларуси, — говорит Ирина.
Когда вы видите на сайте, как люди раздают деньги и «собирают» загорается после выхода истории, это наполняет вас невероятным чувством счастья. Кто-то только что получил шанс выжить
В прошлом году Минздрав Украины выделил на эту программу 389 миллионов гривен, и к лету деньги кончились.Сначала родственники больных раком протестовали у Верховной Рады, но позже они отнесли свои палатки в Минздрав, где разбили лагерь на несколько месяцев. Впоследствии сумма была увеличена до 654 миллионов до конца года. На этот год Минздрав снова выделил 389 миллионов гривен, но под давлением активистов депутаты увеличили бюджет программы почти вдвое.
Наконец, после двух лет активного освещения этой темы в СМИ, правительство признало, что было бы более эффективно разработать собственную систему трансплантации, чем финансировать дорогостоящие трансплантации за рубежом.В мае 2018 года депутаты одобрили закон, который будет стимулировать развитие программы патологоанатомического донорства органов. Один донор может спасти до восьми жизней: два легких, две почки, сердце, печень, поджелудочную железу и кишечник. Но новый закон только связывал руки врачам.
«Он перегружен деталями. И в то же время реализация его — дело дорогое и длительное: нужно создать реестры доноров и реципиентов, подготовить координаторов трансплантологии, закупить оборудование для диагностики смерти мозга », — поясняет Ирина.
Посмертное донорство органов возможно только после доказательства смерти мозга. Сердце может работать, все жизненно важные функции важных органов продолжаются, но кровь не поступает в мозг, например, из-за отека. Чаще всего это происходит в результате черепно-мозговой травмы. В отличие от клинической смерти, это необратимый процесс, поскольку клетки мозга не регенерируют.
Смерть мозга диагностируется с помощью специальных датчиков, которые обнаруживают газ (если в мозгу нет кислорода, он мертв) и ряда дополнительных методов, которые применяются в течение двух дней.Украинские больницы сегодня не обеспечены этим оборудованием. И буквально необходимо не только выявить потенциальных доноров, но и само лечение. Бывает, что пациентов держат на аппаратах искусственной вентиляции легких и дают дорогие лекарства на деньги их родственников, потому что они просто не могут определить смерть мозга. Человек кажется живым, но на самом деле уже умер.
«Непонятно, почему по закону координатором трансплантологии может быть только анестезиолог», — критикует новый закон Ирина.«В Индии, например, есть« консультант по горе », который общается с семьями потенциальных доноров. Не врачи, поскольку семьи могли заподозрить их в оказании на них давления. Часто это добровольцы, потерявшие родственников из-за недоступности органа или спасенные трансплантацией. Как правило, семьи потенциального патологоанатомического донора пребывают в состоянии печали или гнева. Психологически неправильный тип общения мог просто рассердить семьи и выгнать врача.В Индии Ирина сняла серию репортажей под названием Сердечная недостаточность , где украинцы, которые там оперировали, рассказывают, в частности, о культуре там донорства органов.
Один донор может спасти до восьми жизней: два легких, две почки, сердце, печень, поджелудочную железу и кишечник
«У них есть мемориальные доски донорам, которые посмертно не подарили жизнь стольким людям. . Полиция делает «зеленые коридоры», чтобы машины скорой помощи с трансплантатами могли проезжать без движения.И люди, которые в результате застревают в пробках, вместо того, чтобы злиться, бросают цветы в машины скорой помощи.
Закон о трансплантологии должен был вступить в силу 1 января 2019 года. Но когда настал день, реестр не был готов, как и координаторы трансплантологии. Врачи, опасаясь уголовной ответственности, прекратили даже семейные трансплантации, поскольку новый закон требовал регистрации абсолютно всех доноров и пациентов. Наконец, под давлением активистов депутатам удалось отложить действие некоторых положений закона до следующего года.
Наводя мостыГематолога-онколога Национального онкологического центра Евгения Кущевого беспокоит внезапный интерес СМИ и общества к проблеме трансплантации костного мозга.
«Жалко, что часто шумят невежды», — говорит он. «Они кричат о необходимости стерильных коробок и очередей, но это не главная проблема. Аллогенная трансплантация костного мозга — одно из самых сложных и сложных методов лечения в мире.”
Донорский костный мозг пересаживается, чтобы пациент мог бороться со своими опухолями. Но также довольно часто хозяин отказывается от трансплантата. Это одна из основных причин смерти пациентов после аллогенной трансплантации. Конечно, когда трансплантируется донорский орган, иммунитет реципиента начинает атаковать его как инородное тело; поэтому он должен подавляться различными специальными препаратами. Но пересадка костного мозга еще сложнее, поскольку, по сути, реципиенту дают чужой иммунитет в надежде, что он начнет бороться с опухолью, как если бы она была родной.Вместо этого пересаженный иммунитет может начать атаковать не опухоли, а сам организм пациента. Здесь врач, по сути, должен идти по канату: чем больше иммунодепрессоров, тем выше риск рецидива болезни; чем меньше иммуносупрессоров, тем выше риск того, что трансплантат убьет хозяина.
Чтобы этого не произошло, вам нужна лаборатория, которая сможет точно измерить концентрацию иммунодепрессоров в крови и диагностировать различные иммунологические осложнения.Кроме того, в каждом центре трансплантологии должна быть собственная высокоразвитая микробиологическая лаборатория, поскольку инфекции, которые уже присутствуют в организме и обычно подавляются иммунной системой, могут убить пациента после трансплантации костного мозга.
«Еще одна проблема — облучение после трансплантации костного мозга, — продолжает Кущевы. «В Украине пока никто не может должным образом проводить тотальное облучение тела. Чтобы не убить пациента радиацией, врач должен пройти обучение в клинике с многолетним опытом.Пациенты часто могут умереть от осложнений, поэтому лечение здесь часто сокращается, делается менее агрессивным, потому что мы не можем справиться с осложнениями. Соответственно, он менее эффективен. Следовательно, наша выживаемость намного хуже, чем в остальном мире. Во многих больницах все еще используются процедуры 30–40-летней давности ».
Изучая тему трансплантологии более двух лет, Ирина пришла к пониманию того, что параллельные миры врачей, пациентов и чиновников не пересекаются.
«Я понимаю, что могу строить мосты», — объясняет Ирина. «Помогите им слушать друг друга. Именно тогда я решил создать общественную организацию, чтобы популяризировать культуру донорства органов и способствовать созданию в Украине активной системы трансплантации. Мы назвали это iDonor, потому что каждый человек может стать донором и спасти других ».
В прошлом году iDonor совместно с Минздравом организовал большую конференцию, на которую собрались врачи, пациенты, представители местных властей и чиновники.Они провели опрос, в ходе которого выяснилось, что только 10% опрошенных врачей считают, что трансплантация в Украине может начаться в этом году (2018), а 80% надеются, что это станет возможным в течение 5 лет.
Ирина также является членом группы экспертов Минздрава по вопросам трансплантологии. Она определила четыре основных направления развития трансплантологии в Украине: оборудование для обязательной диагностики смерти мозга, юридическая защита для всех сторон процесса, заполнение реестров и отладка служб координации трансплантации, а также бесперебойная поставка иммуносупрессоров для реципиентов. .
Сегодня Украина начала обучение своих первых координаторов трансплантологии. Именно они будут налаживать взаимодействие между всеми участниками процесса трансплантации — согласие на донорство, быструю и безопасную транспортировку органов, своевременное заполнение Единой государственной системы трансплантации, которая была представлена в апреле этого года и в настоящее время находится на стадии реализации. проверено в МЗ. Координаторы трансплантации зарегистрируют все параметры донора и пациента, и система автоматически найдет оптимальные совпадения без вмешательства человека.
Я понимаю, что могу строить мосты. Помогите им слушать друг друга. Именно тогда я решил создать общественную организацию, чтобы популяризировать культуру донорства органов и способствовать созданию в Украине активной системы трансплантации. Мы назвали это iDonor, потому что каждый человек может стать донором и спасти других
Также важно, как люди попадают в список доноров. В США, например, все граждане указывают свою позицию в отношении посмертного донорства органов при получении водительских прав.В Украине вы теоретически можете сообщить семейному врачу о своем согласии или отказе от донорства или назначить ответственное лицо в случае собственной смерти.
Ирина Заславец завершила последний эпизод Сердечная недостаточность следующими словами: «Я, Ирина Заславец, в случае моей смерти завещаю свои органы врачам в надежде, что они продлят кому-то жизнь».
Перевод Али Кинселла.
[Данное издание создано при поддержке Посольства Королевства Норвегия в Украине.Взгляды и мнения, выраженные в этой публикации, принадлежат авторам и не обязательно отражают официальную позицию правительства Норвегии].
Отчет: Израильтянин подозревается в организации торговли органами в Украине — Haaretz | Новости Израиля, данные о вакцине против COVID, Ближний Восток и еврейский мир
Израильтянин был арестован в пятницу по обвинению в управлении сетью торговли органами на Украине, сообщает Армейское радио.
Статьи по теме
АрхивИзраильтянин, имя которого не разглашается, был задержан украинской полицией вместе с 12 другими людьми.
Согласно отчету, сеть работала более трех лет и привлекала доноров через Интернет.Большинство доноров были молодые женщины, которые согласились продать почку за 10 000 долларов.
Затем органы якобы были переданы израильтянам, нуждающимся в пересадке почки, которая стоила более 200 000 долларов, сказал глава украинской организации по борьбе с торговлей людьми во время пресс-конференции после арестов.
По оценкам украинской полиции, валовая выручка сети составила 40 миллионов долларов.
Учреждение, в котором проводились предполагаемые операции по извлечению почек, отвергло обвинения.
Будьте в курсе: подпишитесь на нашу рассылку новостей
Спасибо за регистрацию.
У нас есть и другие информационные бюллетени, которые, на наш взгляд, будут для вас интересными.
кликните сюдаОй. Что-то пошло не так.
Повторите попытку позже.
Попробуй еще разСпасибо,
Указанный вами адрес электронной почты уже зарегистрирован.
Закрывать ‘Рост торговли органами на черном рынке
Павел Мирков и его партнер, Даниэлла, нервно просматривают свой почтовый ящик каждые 15 минут, отчаянно нуждаясь в экономическом спасении: покупатель готов заплатить почти 40 000 долларов (32 000 евро) за одну из их почек.
Супруги, родители двух подростков, выставили свои органы на продажу на местном сайте объявлений в Интернете шесть месяцев назад после того, как г-н Мирцов (50) потерял работу на мясной фабрике.
Он сказал, что не смог найти никакой работы, поэтому отчаялся.
Когда недавно умер его отец, Мирков не мог позволить себе надгробие.Телефонная связь отключена. Один прием пищи в день с хлебом и салями — единственная расточительность семьи.
«Когда вам нужно положить еду на стол, продажа почки не кажется большой жертвой», — сказал г-н Мирков.
Столкнувшись с ужасающей нищетой, некоторые европейцы стремятся продать свои почки, легкие, костный мозг или роговицу, говорят эксперты.
Это явление относительно новое для Сербии, страны, пострадавшей от войны и пытающейся справиться с финансовым кризисом, охватившим весь континент.
Распространению незаконной продажи органов в Европу, где она набирает обороты, способствует Интернет, глобальная нехватка органов для трансплантации и, в некоторых случаях, недобросовестные торговцы, готовые использовать экономические страдания.
В Испании, Италии, Греции и России в Интернете появилась реклама людей, торгующих органами, а также волосами, спермой и грудным молоком, а цены на легкие достигают 250 000 долларов (199 000 евро).
В конце мая израильская полиция задержала 10 членов международной преступной группировки, подозреваемых в торговле органами в Европе, сообщили представители правоохранительных органов Европейского Союза.
Официальные лица заявили, что подозреваемые преследовали неимущих людей в Молдове, Казахстане, России, Украине и Беларуси.
«Торговля органами — это растущая индустрия», — сказал Джонатан Рател, специальный прокурор Европейского Союза, который ведет дело против семи человек, обвиняемых в заманивании бедных жертв из Турции и бывших коммунистических стран в Косово для продажи их почек с ложными обещаниями выплат до 20 000 долларов США (16 000 евро).
«Организованные преступные группы нападают на уязвимых по обе стороны цепочки поставок: людей, страдающих от хронической бедности, и отчаявшихся и богатых пациентов, которые готовы на все, чтобы выжить».
Основными странами-поставщиками традиционно были Китай, Индия, Бразилия и Филиппины.Но эксперты говорят, что европейцы становятся все более уязвимыми.
По оценкам правозащитной группы Organs Watch из Беркли, Калифорния, которая отслеживает незаконную торговлю органами, ежегодно во всем мире незаконно продается от 15 000 до 20 000 почек.
По оценкам Всемирной организации здравоохранения, удовлетворяется только 10 процентов глобальных потребностей в трансплантации органов.
Нэнси Шепер-Хьюз, директор Organs Watch и профессор медицинской антропологии Калифорнийского университета в Беркли, сказала, что попытка бедных европейцев продать свои органы напоминает период после распада Советского Союза, когда хроническая безработица породила новую породу добровольных продавцов.
Торговля органами в Сербии незаконна и наказывается лишением свободы на срок до 10 лет.Но это не останавливает жителей Долеваца, бедного муниципалитета с населением 19 000 человек на юге Сербии, где правительство отказалось от попытки жителей зарегистрировать местное агентство по продаже их органов и крови за границу с целью получения прибыли.
Виолета Кавак, домохозяйка, защищающая сеть, сказала, что уровень безработицы в Дольеваце составляет 50 процентов, и что более 3000 человек хотели участвовать.
Лишенные законного канала для продажи органов, по ее словам, жители теперь пытаются продавать части тел в соседней Болгарии или в Косово.
«Я продам свою почку, свою печень или сделаю все необходимое, чтобы выжить», — сказала она.
Сгорбившись над своим компьютером в Ковине, примерно в 40 км от Белграда, Мирков показал репортеру свое объявление о продаже почки, в котором была указана его группа крови и номер телефона.
«Надо продать почку.Группа крови А «, — говорилось в объявлении.
«Мое финансовое положение очень тяжелое. Я потерял работу, и мне нужны деньги на школу для моих двоих детей».
После шести месяцев рекламы, сказал г-н Мирков, его дни перемежаются надеждой и разочарованием.
Он сказал, что человек из Мангейма, Германия, предложил доставить его в Германию и покрыть расходы на трансплантацию.Но когда Мирков попытался выяснить это, по его словам, мужчина исчез.
Женщина из Македонии предложила 24 000 долларов (20 000 евро) за почку от его партнера Даниэллы, но это было на 12 000 долларов (10 000 евро) ниже ее запрашиваемой цены. Она отметила, что у нее группа крови O, которая может принести на рынке органов премию в размере 12000 долларов, потому что кровь безопасна для большинства реципиентов.
Г-н Мирков сказал, что он не опасается возможной операции или юридических ограничений, запрещающих продажу органов.«Это мое тело, и я должен иметь возможность делать с ним все, что хочу», — сказал он.
Правительственные чиновники настаивали на том, что Сербия не настолько бедна, чтобы заставлять людей продавать свои части тела, в то время как сотрудники полиции заявили, что за последние 10 лет в Сербии не было возбуждено ни одного дела о торговле органами.
Эксперты, изучающие незаконную продажу органов, заявили, что судебное преследование было редкостью, поскольку трансплантации обычно проводились в третьих странах, что затрудняло их отслеживание.
Доктор Джоко Максич, ведущий нефролог, который руководит программой трансплантации в Военно-медицинской академии в Белграде, выразил недоверие, что незаконная продажа органов имеет место в Сербии, заявив, что каждый потенциальный донор тщательно изучался и проверялся больничным комитетом, состоящим из врачей и специалистов по этике. и юристы.
Но Милован (52 года), бывший рабочий фабрики из сельской деревни на юге Сербии, сказал, что он «отдал» свою почку богатому местному политику, который, в свою очередь, положил его на зарплату в своей компании и предложил купить ему лекарства.
По его словам, почка была извлечена в государственной больнице Белграда, и оба мужчины использовали поддельные донорские карты, что указывало на их братьев.
Обремененный долгами Милован, который отказался назвать свою фамилию, опасаясь остракизма со стороны соседей, сетовал на то, что получатель недавно отключил его, и его семья сказала, что он потратил свои деньги так быстро, что ему пришлось продать яйца на местном рынке.
Нью-Йорк Таймс
Денежные средства для почек: аргументы в пользу рынка органов
В 2012 году 95 000 американских мужчин, женщин и детей стояли в очереди на получение новых почек, наиболее часто пересаживаемых органов. Однако в том году было проведено всего около 16 500 операций по пересадке почки.Принимая во внимание количество людей, которые умирают в ожидании трансплантации, это означает, что среднее ожидание трансплантации почки в США составляет 4,5 года3.
Ситуация намного хуже, чем десять лет назад, когда в листе ожидания стояло около 54 000 человек со средним сроком ожидания 2,9 года. Несмотря на все недавнее внимание, уделяемое капитальному ремонту здравоохранения, долгое и растущее время ожидания для десятков тысяч людей, остро нуждающихся в пересадке органов, не было решено.
Нахождение способа увеличения количества органов уменьшило бы время ожидания и смертность, а также значительно облегчило бы страдания, которые сейчас терпят многие больные, надеясь на трансплантацию. Мы считаем, что наиболее эффективным изменением было бы предоставление компенсации людям, отдающим свои органы, то есть мы рекомендуем создать рынок органов.
Трансплантация органов — одно из выдающихся достижений современной науки. Они начались в 1954 году с трансплантации почки, проведенной в больнице Brigham & Women’s в Бостоне.Но эта практика стала популярной только в 1970-х годах, когда были разработаны иммунодепрессанты, которые могли предотвратить отторжение пересаженных органов. С тех пор количество операций по пересадке почек и других органов быстро росло, но не так быстро, как рост числа людей с дефектными органами, которым требуется пересадка. Результатом стали все более длительные задержки с получением органов.
Многие из тех, кто ждет почки, находятся на диализе, и ожидаемая продолжительность жизни на диализе невелика.Например, люди в возрасте от 45 до 49 лет живут в среднем на восемь дополнительных лет, если они остаются на диализе, но они живут еще на 23 года, если им делают трансплантацию почки. Именно поэтому в 2012 году почти 4500 человек умерли в ожидании трансплантации почки. Хотя некоторые из тех, кто ждал, все равно умерли бы, подавляющее большинство умерло, потому что не смогли достаточно быстро восстановить свои дефектные почки.
.
 грн, а от уже мертвого человека — 397,8 тыс. грн;
грн, а от уже мертвого человека — 397,8 тыс. грн; «Переводить» человека, у которого уже успешно прижилась пересаженная почка, на менее эффективный препарат неправильно и безнравственно.
«Переводить» человека, у которого уже успешно прижилась пересаженная почка, на менее эффективный препарат неправильно и безнравственно. На мой взгляд, пока еще не создано равноценной замены препарату Сандиммун Неорал, который мы с успехом применяем уже несколько лет и благодаря которому не было проблем с острым отторжением трансплантатов.
На мой взгляд, пока еще не создано равноценной замены препарату Сандиммун Неорал, который мы с успехом применяем уже несколько лет и благодаря которому не было проблем с острым отторжением трансплантатов.